ಸೋರಿಯಾಸಿಸ್ ಲಕ್ಷಣಗಳು, ವಿಧಗಳು ಮತ್ತು ಚಿಕಿತ್ಸೆ
ಸೋರಿಯಾಸಿಸ್ ಒಂದು ದೀರ್ಘಕಾಲದ, ಸಾಂಕ್ರಾಮಿಕವಲ್ಲದ, ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯ ವೈಪರೀತ್ಯದಿಂದ ಉಂಟಾಗುವ, ಉರಿಯೂತದ (ಇನ್ಫ್ಲಮ್ಮೇಶನ್) ಚರ್ಮದ ತೊಂದರೆಯಾಗಿದೆ. ಇದು ಮುಖ್ಯವಾಗಿ ಚರ್ಮದ ಎಪಿಡರ್ಮಲ್ ಕೋಶಗಳ ಪದರವನ್ನು ಬಾಧಿಸುತ್ತದೆ ಮತ್ತು ಚರ್ಮ ಕೋಶಗಳ ಉತ್ಪಾದನೆಯನ್ನು ಅನಿಯಮಿತವಾಗಿ ಹೆಚ್ಚಿಸುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ ಇದು ತುರಿಕೆ, ಗಂದೆ ರೂಪದ ಚರ್ಮ ವ್ಯಾಧಿಯಾಗಿದ್ದು, ಬೆಳ್ಳಿಯ ಪದರಗಳ ರೂಪದಲ್ಲಿ ಚರ್ಮದ ನಿರ್ಜೀವ ಕೋಶಗಳು ಶೇಖರಣೆಗೊಂಡು ನಿರಂತರವಾಗಿ ಚಕ್ಕೆಗಳ ರೂಪದಲ್ಲಿ ಬೀಳುತ್ತಿರುತ್ತದೆ. ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳಲ್ಲಿನ ರೋಗಲಕ್ಷಣಗಳು ಪ್ರತಿ ರೋಗಿಗಳಿಗೆ ವ್ಯತ್ಯಾಸಗೊಳ್ಳುತ್ತದೆ ಹಾಗೂ ರೋಗದ ತೀವ್ರತೆಯು ರೋಗದ ಮರುಕಳಿಸುವಿಕೆಯ ಹಾಗೂ ಹೆಚ್ಚುವಿಕೆ ಮೇಲೆ ನಿರ್ಧಾರವಾಗಿರುತ್ತದೆ. ಸೋರಿಯಾಸಿಸ್ ಕೇವಲ ದೈಹಿಕವಾಗಿ ಮಾತ್ರವಲ್ಲದೆ ರೋಗಿಯ ಭಾವನಾತ್ಮಕ ಹಾಗೂ ಮಾನಸಿಕ ಸ್ವಾಸ್ಥ್ಯದ ಮೇಲೆ ಗಮನಾರ್ಹ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಸೋರಿಯಾಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ವಿವಿಧ ರೀತಿಯ ದೇಹಕ್ಕೆ ಹಚ್ಚುವ ಹಾಗೂ ಒಳಗೆ ಸೇವಿಸುವ ಔಷಧಿಗಳನ್ನು ಮತ್ತು ಅಲ್ಟ್ರಾ ವೈಲೆಟ್ ಲೈಟ್ ಚಿಕಿತ್ಸೆಯನ್ನೂ ಬಳಸುತ್ತಾರೆ.
ಸಾಂಕ್ರಾಮಿಕ ರೋಗಶಾಸ್ತ್ರ(Epidemiology)
ಸೋರಿಯಾಸಿಸ್ ಸಾಮಾನ್ಯ ಚರ್ಮರೋಗದ ಕಾಯಿಲೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ, ಇಂದು ಇದು ವಿಶ್ವದ ಸುಮಾರು ಶೇಕಡ 2 ರಿಂದ 4 ರಷ್ಟು ಜನರಲ್ಲಿ ಕಂಡು ಬರುವುದೆಂದು ಅಂದಾಜಿಸಲಾಗಿದೆ. ಸಮಭಾಜಕ ವೃತ್ತಕ್ಕೆ ಹತ್ತಿರವಿರುವ ದೇಶಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಯುರೋಪ್ ಮತ್ತು ಆಸ್ಟ್ರೇಲಿಯಾದಂತಹ ಸಮಭಾಜಕದಿಂದ ಹೆಚ್ಚು ದೂರದಲ್ಲಿರುವ ದೇಶಗಳಲ್ಲಿ ಇದು ಹೆಚ್ಚು ಪ್ರಚಲಿತದಲ್ಲಿದೆ ಎಂದು ಕಂಡುಬರುತ್ತದೆ . ಸೋರಿಯಾಸಿಸ್ ಯಾವುದೇ ವಯಸ್ಸಿನಲ್ಲಿ ಸಂಭವಿಸಬಹುದಾದರೂ, ವಿಶ್ವಾದ್ಯಂತ ಮಕ್ಕಳೊಂದಿಗೆ ಹೋಲಿಸಿದರೆ ವಯಸ್ಕರಲ್ಲಿ ಈ ರೋಗ ಕಂಡುಬರುವ ಸಂಭವ ಹೆಚ್ಚು. ರೋಗದ ತೀವ್ರತೆಗೆ ಅನುಸಾರವಾಗಿ ಇದನ್ನು
- ನಲುವತ್ತು (<40) ವರ್ಷಗಳ ಕೆಳಗಿನವರಲ್ಲಿ ಹಾಗೂ
- ನಲವತ್ತು ವರ್ಷಗಳು (>40) ಮೇಲಿನವರಲ್ಲಿ ಎಂದು ಎರಡು ವಿಭಾಗವಾಗಿ ವರ್ಗೀಕರಿಸಲಾಗಿದೆ.
ಇದನ್ನು ಕ್ರಮವಾಗಿ ಟೈಪ್ I ಸೋರಿಯಾಸಿಸ್ ಮತ್ತು ಟೈಪ್ II ಸೋರಿಯಾಸಿಸ್ ಎಂದು ವರ್ಗೀಕರಿಸಲಾಗಿದೆ.
ಶೇಕಡ 75 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಸೋರಿಯಾಸಿಸ್ ಪ್ರಕರಣಗಳು ಟೈಪ್ I ವಿಭಾಗದಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ.ಇದು ಗಂಡು ಹಾಗೂ ಹೆಣ್ಣೆಂಬ ಭೇದವಿಲ್ಲದೆ ಪುರುಷರು ಹಾಗೂ ಮಹಿಳೆಯರಲ್ಲಿ ಸಮಾನವಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
ಸೋರಿಯಾಸಿನ್ನ ವಿಧಗಳು (Psoriasis types)
ಸೋರಿಯಾಸಿಸ್ ರೋಗವನ್ನು ಅವುಗಳ ಗುಣಲಕ್ಷಣಗಳಿಗೆ ಅನುಗುಣವಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ ಈ ರೀತಿಯ ವರ್ಗೀಕರಣ ಸೋರಿಯಾಸಿಸ್ಗೆ ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳನ್ನು ನಿರ್ಧರಿಸುವಲ್ಲಿ ಬಹುಮುಖ್ಯ ಪಾತ್ರ ವಹಿಸುತ್ತವೆ.
ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಸ್ (Plaque psoriasis)

ನಮಗೆ ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುವ ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಶೇಕಡ 90ರಷ್ಟು ರೋಗಿಗಳು ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಸ್ ಎಂಬ ವಿಧವಾದ ಸೋರಿಯಾಸಿಸ್ನಿಂದ ಬಳಲುತ್ತಿರುತ್ತಾರೆ ಇದನ್ನು ಸೋರಿಯಾಸಿಸ್ ವಲ್ಗ್ಯಾರಿಸ್ ಎಂದೂ ಕರೆಯುತ್ತಾರೆ. ಪ್ಲೇಕ್-ಮಾದರಿಯ ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿ ಬಿಳಿಯ ಹೊಟ್ಟಿನಂತ ಪದರಗಳುಳ್ಳ ಕೆಂಪು ಕಲೆಗಳಾಗುತ್ತವೆ. ಇವು ಸಾಮಾನ್ಯವಾಗಿ ವೃತ್ತಾಕಾರದಲ್ಲಿ ಅಥವಾ ನಿರ್ದಿಷ್ಟ ಅಂಚುಗಳುಳ್ಳ ದಪ್ಪ ಕಲೆಗಳಾದ ಇವು ಸಾಮಾನ್ಯವಾಗಿ ಮೊಣಕೈಗಳು ಮೊಣಕಾಲುಗಳು, ದೇಹದ ಹಿಂಭಾಗ, ತಲೆ ಮೊದಲಾದ ಒತ್ತಡದ ಪ್ರದೇಶಗಳಲ್ಲಿ ಆಗುತ್ತದವೆ. ಮೈಯಲ್ಲಿ ಎಲ್ಲಾದರೂ ಆಗಬಹುದಾದ ಇವು ತಲೆಯ ಚರ್ಮ, ಉಗುರುಗಳು, ಅಂಗೈ, ಅಂಗಾಲುಗಳು, ಜನನಾಂಗಗಳ ಪ್ರದೇಶ, ಕಂಕುಳು ಮುಂತಾದ ಚರ್ಮಮಡಿಕೆಗಳ ಪ್ರದೇಶದಲ್ಲೂ ಆಗಬಹುದು. ಉಗುರಿನಲ್ಲಿ ಇದು ತೂತುಗಳು, ಉಗುರ ತುದಿಯ ಕೆಳಗಿನ ಒರಟು ಕಲೆಗಳು, ಉಗುರು ಕಿತ್ತು ಬರುವುದು, ಉಗುರಿನ ಕೆಳಭಾಗದಿಂದ ಬಿಳಿಯ ಅಥವಾ ಹಳದಿ ಮಿಶ್ರಿತ ಚರ್ಮದ ಚಕ್ಕೆಗಳ ಉದುರುವಿಕೆ ಮುಂತಾದ ಲಕ್ಷಣಗಳಾಗಿ ಕಂಡುಬರುತ್ತದೆ. ಮೈಯಲ್ಲಿನ ಸೋರಿಯಾಸಿಸ್ ಕೆಲವೊಮ್ಮೆ ತೀವ್ರ ತುರಿಕೆಯಿಂದ ಕೂಡಿರುತ್ತದೆ. ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಸ್ ದೇಹದ ಯಾವುದೇ ಭಾಗದಲ್ಲಿ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಪ್ಲೇಕ್ ಸೋರಿಯಾಟಿಕ್ ಗಂದೆಗಳನ್ನು ಗಾತ್ರಗಳ ಆಧಾರದ ಮೇಲೆ ಎರಡು ಉಪವಿಭಾಗಗಳಾಗಿ ವಿಂಗಡಿಸಲಾಗಿದೆ, ಅವುಗಳು ಯಾವುದೆಂದರೆ
- ದೊಡ್ಡ ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಸ್ – large plaque psoriasis (> 3 ಸೆಂ.ಮೀ)
ಇಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿ ಮೂರು ಸೆಂಟಿಮೀಟರ್ಗಿಂತ ಅಗಲವಾದ, ನಿರ್ದಿಷ್ಟ ಅಂಚುಗಳಿಂದ ಹಾಗು ದಪ್ಪ ಗಾತ್ರದ ದದ್ದುಗಳು ಹಾಗು ಬೆಳ್ಳಿಯ ಬಣ್ಣದ ಚಕ್ಕೆಗಳಿಂದ ಕಂಡು ಬರುತ್ತದೆ . - ಸಣ್ಣ ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಸ್ – small plaque psoriasis (<3 ಸೆಂ.ಮೀ.)
ಇದು ತೆಳುವಾದ ದದ್ದುಗಳನ್ನು ಹೊಂದಿರುವ ಹಾಗು ನಿರ್ದಿಷ್ಟ ಹಾಗು ಅನಿರ್ದಿಷ್ಟ ಅಂಚುಗಳಿಂದ ಕೂಡಿದ್ದು ಚಿಕ್ಕದಾದ ಬೆಳ್ಳಿಯ ಬಣ್ಣದ ಚಕ್ಕೆಗಳಿಂದ ಕೂಡಿರುತ್ತದೆ.
ಸೋರಿಯಾಸಿಸ್ ಚಕ್ಕೆಗಳನ್ನು ಕೆರೆದಲ್ಲಿ ಮೊದಲಿಗೆ ಬೆಳ್ಳಿಯ ಬಣ್ಣದ ಚಕ್ಕೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಇವುಗಳನ್ನು ಮತ್ತಷ್ಟು ಕೆರೆದಲ್ಲಿ ಕೆಂಪು ವರ್ಣದ ಹಿನ್ನಲೆಯಲ್ಲಿ ಸೂಜಿಮೊನೆ ಗಾತ್ರದಲ್ಲಿ ಸಣ್ಣ ಸಣ್ಣ ರಕ್ತಸ್ರಾವವಾಗುವ ಜಾಗಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಈ ವಿದ್ಯಮಾನವನ್ನು “ಆಸ್ಪಿಟ್ಜ್ ಚಿಹ್ನೆ” (Auspitz sign) ಎಂದು ಕರೆಯಲಾಗುತ್ತದೆ. ಈ ಕೆಂಪು ಪಿನ್ಪಾಯಿಂಟ್ಗಳು ಪ್ಯಾಪಿಲೋಮಟೋಸಿಸ್ನ ಸುಳಿವನ್ನು ಡರ್ಮಲ್ ಪ್ಯಾಪಿಲ್ಲೆಯ ತುದಿಗಳಲ್ಲಿ ಸೂಚಿಸುತ್ತವೆ. ಬಾಹ್ಯವಾಗಿ ವಿಸ್ತರಿಸುವ ಸೋರಿಯಾಟಿಕ್ ಪ್ಲೇಕ್ಗಳು ವಿವಿಧ ರೀತಿಯ ಆಯಾಮಗಳಲ್ಲಿ ಕಂಡುಬರಬಹುದು ಉದಾಹರಣೆಗಾಗಿ ಸೋರಿಯಾಸಿಸ್ ಗೈರಾಟಾ (psoriasis gyrata). ಇಲ್ಲಿ ಮುಖ್ಯವಾಗಿ ಬಾಗಿದ ರೇಖೀಯ ಮಾದರಿಗಳೊಂದಿಗೆ ವಿಭಿನ್ನ ಸಂರಚನೆಗಳನ್ನು ಪಡೆದುಕೊಳ್ಳಬಹುದು, ಅನ್ಯೂಲಾರ್ ಸೋರಿಯಾಸಿಸ್ (annular psoriasis) ವೃತ್ತಾಕಾರದ ಕಲೆಗಳಾಗಿ ಮಧ್ಯದ ಭಾಗದಲ್ಲಿ ಸಾಮಾನ್ಯ ಚರ್ಮದ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುತ್ತದೆ.
ಸೋರಿಯಾಸಿಸ್ ಫೋಲಿಕ್ಯುಲಾರಿಸ್ (psoriasis follicularis) ಎಂಬ ವಿಧವು ಪೈಲೊಸೆಬೆಸಿಯೋಸಿಸ್ ಕೋಶಗಳ ತುದಿಯಲ್ಲಿ ಚಕ್ಕೆಗಳ ರೂಪದಲ್ಲಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ವಾಸಿಯಾಗುತ್ತಿರುವ ಸೋರಿಯಾಸಿಸ್ ಕಲೆಗಳು ಬಿಳಿಯ ವೃತ್ತಾಕಾರದ ಬಳೆಗಳ ರೂಪದಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಇದನ್ನು “ವೊರೊನ್ಫ್ ರಿಂಗ್”(Woronff ring)ಎಂದು ಕರೆಯುತ್ತಾರೆ. ಇದು ಪ್ರೋಸ್ಟಗ್ಲಾಂಡಿನ್ ಎಂಬ ರಾಸಾಯನಿಕ ದ್ರವ್ಯದ ಕುಸಿತದ ಕಾರಣದಿಂದ ಎಂದು ಹೇಳಲಾಗಿದೆ.
ಪಾಮೋಪ್ಲಾಂಟರ್ ಸೋರಿಯಾಸಿಸ್ (Palmoplantar psoriasis)

ಇದು ಅಂಗೈ ಹಾಗೂ ಅಂಗಾಲುಗಳಲ್ಲಿ ಕಂಡುಬರುವಂತ ಒಂದು ಸೋರಿಯಾಸಿಸ್ನ ವಿಧವಾಗಿದೆ. ಇದು ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಸ್ನ ತರಹ ಅಂಗೈ ಹಾಗೂ ಅಂಗಾಲು ಗಳಲ್ಲಿ ಮಾತ್ರ ಒರಟಾದ ಹೊಟ್ಟಿನಂತ ಪದರಗಳುಳ್ಳ ದಪ್ಪ ದಪ್ಪ ಕಲೆಗಳಾಗುತ್ತವೆ. ಸಾಮಾನ್ಯವಾಗಿ ಇವು ತೀವ್ರವಾದ ತುರಿಕೆಯಿಂದ ಕೂಡಿದ್ದು ಕೆಲಮೊಮ್ಮೆ ತುರಿಕೆ ರಹಿತವಾಗಿಯೂ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು.
ಗುಟ್ಟೇಟ್ ಸೋರಿಯಾಸಿಸ್ (Guttate Psoriasis)

ಗಟ್ಟೇಟ್ ಎಂಬ ಪದವನ್ನು “ಗಟ್ಟಾ” ಎಂಬ ಗ್ರೀಕ್ ಪದದಿಂದ ಪಡೆಯಲಾಗಿದೆ, ಇಲ್ಲಿ ಗಟ್ಟಾ ಎಂದರೆ “ಹನಿ” ಎಂದು ಅರ್ಥ. ಗಟ್ಟೇಟ್ ಸೋರಿಯಾಸಿಸ್ ಒಂದು ಅಪರೂಪದ ಸೋರಿಯಾಸಿಸ್ ಪ್ರಭೇದವಾಗಿದ್ದು ಶೇಕಡಾ 2% ರಷ್ಟು ಸೋರಿಯಾಸಿಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಇದು ಸಾಮಾನ್ಯವಾಗಿ ಮಕ್ಕಳು ಮತ್ತು ಯುವ ವಯಸ್ಕರಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ, ಇದು ಹೆಚ್ಚಾಗಿ ಗ್ರೂಪ್ ಬಿ ಬೀಟಾ-ಹೆಮೋಲಿಟಿಕ್ ಸ್ಟ್ರೆಪ್ಟೋಕೊಕಿ ಎಂಬ ಬ್ಯಾಕ್ಟೀರಿಯದಿಂದ ಉಂಟಾಗುವ ಮೇಲ್ಭಾಗದ ಶ್ವಾಸೇಂದ್ರಿಯ ಪ್ರದೇಶದ ಸೋಂಕಿನ ನಂತರ 2 ರಿಂದ 4 ನೇ ವಾರಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ರೋಗಿಗಳು ಇಲ್ಲಿ ಆಂಟಿಸ್ಟ್ರೆಪ್ಟೋಲಿಸಿನ್ ಎಂಬ ರಾಸಾಯನಿಕಗಳ ಹೆಚ್ಚಾಗುವಿಕೆಯನ್ನೂ ಸಹ ತೋರಿಸಬಹುದು. ಮಕ್ಕಳಲ್ಲಿ ಸ್ಟ್ರೆಪ್ಟೋಕೊಕಲ್ ಪೆರಿಯಾನಲ್ ಡರ್ಮಟೈಟಿಸ್ ಎಂಬ ಲಕ್ಷಣಗಳು ಕಂಡುಬರಬಹುದು. ಹೆಸರೇ ಸೂಚಿಸುವಂತೆ, ಗುಟ್ಟೇಟ್ ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿನ ಗಾಯಗಳು ತೀವ್ರವಾಗಿ ಹೆಚ್ಚಾಗುವಿಕೆ ಕಂಡುಬರುತ್ತವೆ, ಅದಲ್ಲದೆ ಇವು ಏಕರೂಪದ ಸಣ್ಣ ಹನಿಗಳಂತೆ ಉಬ್ಬಿದ ಕಲೆಗಳಾಗಿ ಅಥವಾ ದದ್ದುಗಳ ರೂಪದಲ್ಲಿ ಬಹಳಷ್ಟು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಗಟ್ಟೇಟ್ ಸೋರಿಯಾಸಿಸ್ ಸಾಮಾನ್ಯವಾಗಿ ದೇಹದೆಲ್ಲೆಡೆ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು ಹಾಗು ಇವು ಕೈಗಳು, ಎದೆ, ಬೆನ್ನು, ಹೊಟ್ಟೆ, ಸೊಂಟದ ಭಾಗಗಳಲ್ಲಿ ಕಾಣಿಸಿಕೊಂಡು ದೇಹದ ಮದ್ಯಭಾಗದತ್ತ ಹರಡುವುದನ್ನು ಗಮನಿಸಬಹುದು. ಗಾಯಗಳ ಸಾಮಾನ್ಯೀಕೃತ ವಿತರಣೆ ಇರಬಹುದು, ಹೆಚ್ಚಿನ ಸಂದರ್ಭಗಳಲ್ಲಿ, ಗುಟ್ಟೇಟ್ ಸೋರಿಯಾಸಿಸ್ 3-4 ತಿಂಗಳುಗಳಲ್ಲಿ ಸ್ವಯಂ-ಸೀಮಿತಗೊಳ್ಳುವ ಕಾಯಿಲೆಯಾಗಿದೆ. ಆದರೆ ಕೆಲವೊಮ್ಮೆ ಇದು ಹೆಚ್ಚು ಸಂಕೀರ್ಣಗೊಂಡು ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಗೆ ಮಾರ್ಪಾಡು ಹೊಂದಿ ಚಿಕಿತ್ಸೆಗೆ ಕಷ್ಟಸಾಧ್ಯವಾಗಬಹುದು.
ಇನ್ವರ್ಸ್ ಸೋರಿಯಾಸಿಸ್ (Inverse psoriasis)
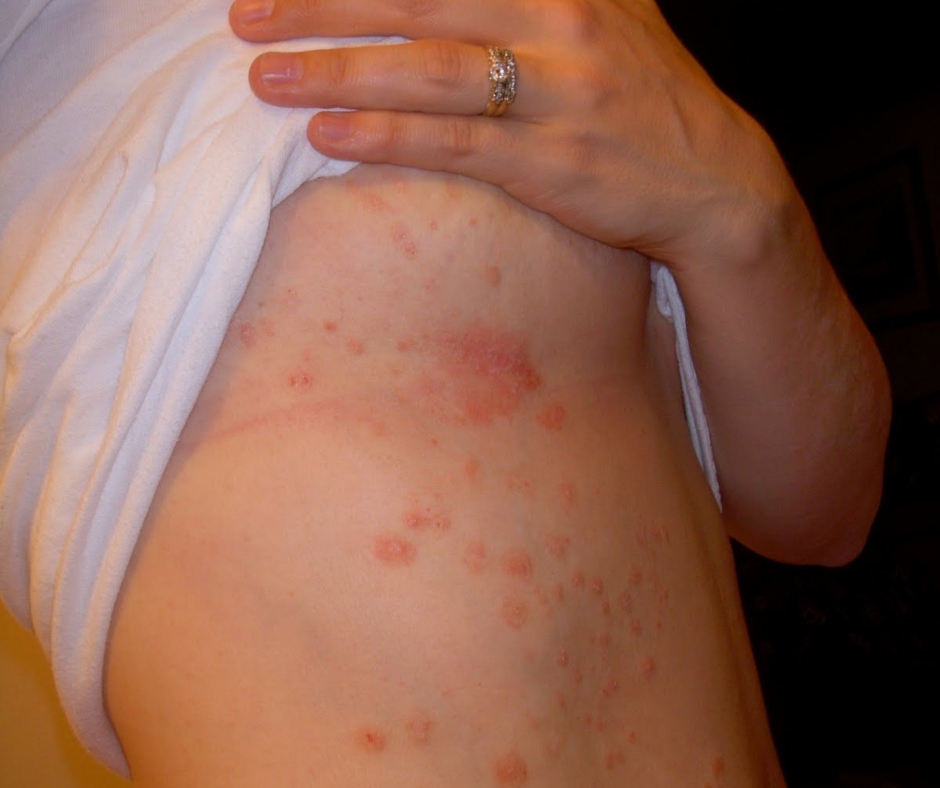
ಕೆಲವೊಮ್ಮೆ ಸೋರಿಯಾಸಿಸ್ ದೇಹದ ಮಡಿಕೆ ಅಥವಾ ಸಂದುಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಇದನ್ನು ಫ್ಲೆಕ್ಷುರಲ್ ಅಥವಾ ಇನ್ವೆರ್ಸ್ ಸೋರಿಯಾಸಿಸೆಂದು ಕರೆಯುತ್ತಾರೆ. ಈ ವಿಧವಾದ ಸೋರಿಯಾಯಾಸಿಸ್ ಹೆಚ್ಚಾಗಿ ಅತಿಯಾದ ಬೊಜ್ಜು ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಇನ್ವರ್ಸ್ ಸೋರಿಯಾಸಿಸ್ ಹೆಚ್ಚಾಗಿ ಚರ್ಮದ ಮಡಿಕೆಗಳಲ್ಲಿ ಅಥವಾ ಚರ್ಮಗಳ ಕೂಡುವಿಕೆಯ ಜಾಗಗಳಾದ ಕಂಕುಳು, ತೊಡೆಸಂದಿ, ಗುದಪ್ರದೇಶ, ಸ್ತನಪ್ರದೇಶದ ಕೆಳಗೆ ಕಂಡುಬರುತ್ತದೆ. ಇಲ್ಲಿ ಸೋರಿಯಾಸಿಸ್ ಕಲೆಗಳು ಕೆಂಪಾಗಿ, ಸಮ್ಮಿತೀಯವಾಗಿ, ಬಹಳ ಸ್ಪಷ್ಟವಾಗಿ ಕಂಡುಬರುವ, ಬಿರುಕುಗಳಿಂದ ಕೂಡಿರುವ ಚಕ್ಕೆಗಳಿಂದ ಕೂಡಿದ್ದು ಈ ಜಾಗಗಳ ಪದೇಪದೇ ತಿಕ್ಕುವಿಕೆ ಹಾಗು ತೇವಾಂಶದಿಂದ ನಿರ್ಜೀವ ಚರ್ಮಕೋಶಗಳ ಉದುರುವಿಕೆ ಬಹಳಷ್ಟು ಕಡಿಮೆ ಕಂಡುಬರುತ್ತದೆ. ಇನ್ವರ್ಸ್ ಸೋರಿಯಾಸಿಸ್ ಸಾಮಾನ್ಯ ಸೋರಿಯಾಸಿಸ್ ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳಿಗೆ ಸ್ಪಂದಿಸದೇ ಚಿಕಿತ್ಸೆಯನ್ನು ಕ್ಲಿಷ್ಟಕರವಾಗಿಸುತ್ತದೆ.
ಎರಿಥ್ರೋಡರ್ಮಿಕ್ ಸೋರಿಯಾಸಿಸ್ (Erythrodermic psoriasis)

ಎರಿಥ್ರೋಡರ್ಮಿಕ್ ಸೋರಿಯಾಸಿಸ್ ಒಂದು ಅಪರೂಪದ ರೀತಿಯ ತೀವ್ರತರದ ಸೋರಿಯಾಸಿಸ್ನ ಭೇದವಾಗಿದೆ. ಇದು ಬಹಳ ಗಂಭೀರವಾದ ಮತ್ತು ಪ್ರಾಣಕ್ಕೆ ಕುತ್ತು ತರಬಹುದಾದ ತೊಂದರೆಯಾಗಿದೆ. ಇಲ್ಲಿ ಸೋರಿಯಾಸಿಸ್ನ ಕೆಂಪಾದ ಕಲೆಗಳು ದೇಹದ ಶೇಕಡಾ ೮೦% ಕ್ಕೂ ಹೆಚ್ಚು ಆವರಿಸಿಕೊಂಡು ಹೆಚ್ಚಿನ ದಪ್ಪವಿಲ್ಲದ ಹಾಗು ಚರ್ಮದ ಚಕ್ಕೆಗಳ ಉದುರುವಿಕೆಗಳಿಲ್ಲದ ಕಂಡುಬರುತ್ತದೆ. ಎರಿಥ್ರೋಡರ್ಮಿಕ್ ಸೋರಿಯಾಸಿಸ್ ಸಾಮಾನ್ಯವಾಗಿ ತೀವ್ರವಾದ ಪ್ಲೇಕ್ ಸೋರಿಯಾಸಿಸ್ ಉಲ್ಬಣಗೊಂಡು ಎರಡನೆ ವ್ಯಾಧಿಯಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುವುದುಂಟು.
ಇದು ದೇಹದಲ್ಲಿನ ಇತರೇ ಸೋಂಕುಗಳಿಂದ ಕೂಡ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಭಾವನಾತ್ಮಕ ಒತ್ತಡ ಅಥವಾ ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ಸ್ ಮತ್ತು ಮೆಥೊಟ್ರೆಕ್ಸೇಟ್ನಂತಹ ಔಷಧಿಗಳನ್ನು ಹಠಾತ್ತನೆ ಹಿಂತೆಗೆದುಕೊಳ್ಳುವುದೂ ಎರಿಥ್ರೋಡರ್ಮಿಕ್ ಸೋರಿಯಾಸಿಸ್ ಕಾರಣವಾಗಬಹುದು. ಈ ವಿಧವಾದ ಸೋರಿಯಾಸಿಸ್ ಚಿಕಿತ್ಸೆಗೆ ಕಷ್ಟಸಾಧ್ಯವಾಗಿದ್ದು ಪ್ರಾಣಕ್ಕೆ ಅಪಾಯವಾಗಬಲ್ಲ ಹೃದಯ ಸ್ತಂಭನದಂತ ಸ್ಥಿತಿಗಳಿಗೆ ಕಾರಣವಾಗಬಲ್ಲದು.
ಎರಿಥ್ರೋಡರ್ಮಿಕ್ ಸೋರಿಯಾಸಿಸ್ನ ಪ್ರಮುಖ ತೊಂದರೆಗಳು :
- ದೇಹದೆಲ್ಲೆಲ್ಲ ಕಂಡುಬರುವ ಕೆಂಪುಬಣ್ಣದ ಎರಿಥ್ರೋಡರ್ಮಿಕ್ ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿ ರಕ್ತನಾಳಗಳ ಹಿಗ್ಗುವುಕೆಯಿಂದಾಗಿ ದೇಹದ ಉಷ್ಣತೆಯನ್ನು ನಿಯಂತ್ರಿಸುವ ವ್ಯವಸ್ಥೆಯ ಕುಸಿತದಿಂದಾಗಿ ದೇಹದ ಉಷ್ಣತೆಯು ಕಡಿಮೆಯಾಗುತ್ತದೆ.(Hypothermia)
- ನಿರಂತರವಾದ ಚರ್ಮದ ಉದುರುವಿಕೆಯಿಂದ ದೇಹದಲ್ಲಿನ ಪ್ರೋಟೀನ್ ನಷ್ಟಗೊಂಡು ಹೈಪೋಅಲ್ಬ್ಯುಮಿನಿಯಾ ಎಂಬ ಸ್ಥಿತಿಯನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ. ಇದರಿಂದ ದೇಹದ ಅಂಗಾಂಗಗಳ ಊತ ಕಂಡುಬಂದು ಮತ್ತು ಹೆಚ್ಚಿನ ಉತ್ಪಾದನೆಯಿಂದ ಹೃದಯ ವೈಫಲ್ಯಕ್ಕೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಜೆನೆರಲೈಜ್ಡ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ – ಜಿಪಿಪಿ (Generalized pustular psoriasis -GPP)
ಜೆನೆರಲೈಜ್ಡ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ ಮತ್ತೊಂದು ಅಪರೂಪವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುವ ಸೋರಿಯಾಸಿಸ್ ಭೇದವಾಗಿದೆ ಮತ್ತು ಇದನ್ನು ವಾನ್ ಜುಂಬುಶ್ ಸೋರಿಯಾಸಿಸ್ (Von Zumbush psoriasis) ಎಂದೂ ಕರೆಯುತ್ತಾರೆ. ಇದು ಸಾಮಾನ್ಯವಾಗಿ ಚಿಕ್ಕ ವಯಸ್ಸಿನವರಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ. ಈ ತರಹದ ಸೋರಿಯಾಸಿಸ್ ಸ್ವತಂತ್ರ ರೋಗವಾಗಿ ಅಥವಾ ಸೋರಿಯಾಸಿಸ್ ವುಲ್ಗಾರಿಸ್ ಎಂಬ ವಿಧವಾದ ಸೋರಿಯಾಸಿಸ್ನ ಸಮಸ್ಯೆಯಾಗಿ ಕೂಡ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಇದಲ್ಲದೆ ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ಗಳೆಂಬ ಔಷಧಿಗಳ ನಿಲ್ಲಿಸುವಿಕೆ, ಸೂರ್ಯನ ತೀಕ್ಷ್ಣ ಕಿರಣಗಳಿಗೆ ತೆರೆದುಕೊಳ್ಳುವಿಕೆ, ಕ್ಯಾಲ್ಸಿಯಂನ ಕೊರತೆ ಹಾಗು ಇನ್ನಾವುದೇ ಸೋಂಕುಗಳಿಂದಲೂ ಇವು ಹೆಚ್ಚಾಗಬಹುದು.
ಇಲ್ಲಿ ವಂಶಾವಳಿಗಳ ಅಂಶವೂ ಕೂಡಾ ಒಂದು ಕಾರಣವೆಂದು ಗುರುತಿಸಲಾಗಿದೆ, ಈ ಬದಲಾವಣೆಯು IL36RN ಎಂಬ ವರ್ಣತಂತುವಿನ ಬದಲಾವಣೆಯಿಂದ ಎಂದು ಹೇಳಲಾಗಿದೆ. ಈ ಬದಲಾವಣೆಯಿಂದ ಇದು ಹೆಚ್ಚಿನ IL 36 ಉತ್ತೇಜನಕ್ಕೆ ಕಾರಣವಾಗಿ ಪ್ರೋಇನ್ಫ್ಲಾಮೇಟರಿ ಸೈಟೊಕಿನ್ಗಳ ಹೆಚ್ಚಳಕ್ಕೆ ಕಾರಣವಾಗಿ ಜೆನೆರಲೈಜ್ಡ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ನನನ್ನು ಹೆಚ್ಚಿಸುತ್ತದೆ. ಜೆನೆರಲೈಜ್ಡ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ ರಸಿಕೆ ತುಂಬಿದ ಬೊಕ್ಕೆಗಳಿಂದ ಕೂಡಿದ್ದು ದೇಹದೆಲ್ಲೆಡೆ ವ್ಯಾಪಿಸಿರುವ ಕೆಂಪಾದ ದಡಿಕೆಗಳ ಮುಂಬಾಗದಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ ಹಾಗು ಇದೊಂದು ಸಾಂಕ್ರಾಮಿಕವಲ್ಲದ ರೋಗವಾಗಿದೆ. ಇದರೊಂದಿಗೆ ಜ್ವರ, ಶೀತ, ದೇಹಾಲಸ್ಯ ಕೀಲುಗಳ ನೋವು ಮುಂತಾದ ಲಕ್ಷಣಗಳು ಹೆಚ್ಚಿದ ಲ್ಯುಕೋಸೈಟ್ಗಳ ಕಾರಣದಿಂದಾಗಿರಬಹುದು.
ರೋಗದ ಅವಸ್ಥೆಯು ರೋಗದ ಹೆಚ್ಚಾದ ಮರುಕಳಿಸುವಿಕೆ, ನಂಜಿನ ಬೆಳವಣಿಗೆ ಹಾಗು ಹೃದಯ ವೈಫಲ್ಯದಿಂದ ರೋಗವನ್ನು ಇನ್ನಷ್ಟು ಸಂಕೀರ್ಣಗೊಳಿಸಬಹುದು. ಜೆನೆರಲೈಜ್ಡ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ನ ರೋಗಿಗಳ ನಿರ್ವಹಣೆ ಸಾಕಷ್ಟು ಜಲಾಂಶವನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಮತ್ತು ರೋಗದಲ್ಲಿ ಮಾರಣಾಂತಿಕತೆಯನ್ನು ತಡೆಗಟ್ಟಲು ಉತ್ತಮ ಆಸ್ಪತ್ರೆಯಲ್ಲಿ ಚಿಕಿತ್ಸೆಯನ್ನು ನೀಡುವುದರಿಂದ ರೋಗದಿಂದ ಸಂಭವಿಸಬಹುದಾದ ಪ್ರಾಣಾಪಾಯವನ್ನು ತಡೆಯಬಹುದು.
ಜೆನೆರಲೈಜ್ಡ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ನ್ ಮತ್ತೊಂದು ವಿಧವಾದ ತೊಂದರೆ ಗರ್ಭಾವಸ್ಥೆಯ ಮೂರನೇ ಹಂತದಲ್ಲಿ ಕಂಡುಬರುತ್ತದೆ. ಇದನ್ನು ಇಂಪೆಟಿಗೋ ಹರ್ಪೆಟಿಫಾರ್ಮಿಸ್ (impetigo herpetiformis) ಎಂದು ಕರೆಯುತ್ತಾರೆ. ಇದರಲ್ಲಿ ಲೋಳೆಪೊರೆ ಹಾಗು ಉಗುರು ಉಗುರಿನ ಚರ್ಮದಿಂದ ಬೇರ್ಪಡುವಿಕೆಯು ಲಕ್ಷಣಗಳು ಹೆಚ್ಚುವರಿಯಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಇದು ಭ್ರೂಣದ ವೈಪರೀತ್ಯಗಳಿಗೆ ಕಾರಣವಾಗುವ ಸಂಭವ ಹೆಚ್ಚ್ಚಾಗಿದ್ದು ಮುಂದಿನ ಗರ್ಭಧಾರಣೆಯ ಸಮಯದಲ್ಲೂ ಮರುಕಳಿಸುವಿಕೆಯ ಅಪಾಯವೂ ಇದೆ.
ಪಾಮೋಪ್ಲಾಂಟರ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ (Localized palmoplantar pustular psoriasis)
ಪಾಮೋಪ್ಲಾಂಟರ್ ಪಸ್ಟುಲರ್ ಸೋರಿಯಾಸಿಸ್ ಕೈ ಹಾಗು ಕಾಲುಗಳಿಗೆ ಸೀಮಿತವಾಗಿರುವ ಒಂದು ವಿಧವಾಗಿದೆ. ಹೆಚ್ಚಾಗಿ ಇದು ೨೦ರಿಂದ ೬೦ನೇ ವರ್ಷದ ಮಧ್ಯ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ ಹಾಗು ಪುರುಷರಿಗಿಂತ ಮಹಿಳೆಯರಲ್ಲಿ ಹೆಚ್ಚಾಗಿ ಕಂಡುಬರುತ್ತದೆ. ಧೂಮಪಾನದ ಅಭ್ಯಾಸ ಹೊಂದಿರುವ ವ್ಯಕ್ತಿಗಳು ವಿಶೇಷವಾಗಿ ಹೆಚ್ಚಿನ ಅಪಾಯವನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಇಲ್ಲಿ ಗಾಯಗಳು ಹಳದಿ ಬಣ್ಣದ ಬೊಕ್ಕೆಗಳು ಕೀವುನಿಂದ ಕೂಡಿದ್ದು ಕೆಂಪು ಬಣ್ಣದ ದಡಿಕೆಗಳ ಹಿನ್ನಲೆಯೊಂದಿಗೆ ಚರ್ಮದ ಚಕ್ಕೆಗಳೊಂದಿಗೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಇದು ಅಂತಿಮವಾಗಿ ಗಾಢ ಕಂದುಬಣ್ಣದ ವರ್ಣದೊಂದಿಗೆ ಚಕ್ಕೆಗಳಿಗೆ ಅಂಟಿಕೊಂಡು ಕಡಿಮೆಯಾಗುತ್ತವೆ.
ಸೋರಿಯಾಸಿಸ್ನ ಇತರ ತೊಂದರೆಗಳು (Poriasis complications )
ಉಗುರುವಿನ ವಿಕೃತಿಗಳು (nail psoriasis)

ಹೆಚ್ಚಿನ ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಉಗುರುವಿನ ವಿಕೃತಿಯು ಒಂದು ಸಾಮಾನ್ಯ ಲಕ್ಷಣವಾಗಿದೆ. ಆದರೆ ಉಗುರಿನ ಸೋರಿಯಾಯಾಸಿಸ್ನನ್ನು ಕೇವಲ ಉಗುರುವಿನ ಲಕ್ಷಣಗಳನ್ನು ಗಮನಿಸಿ, ಯಾವುದೇ ಚರ್ಮದ ಲಕ್ಷಣಗಳಿಲ್ಲದೆ ರೋಗನಿರ್ಣಯವನ್ನು ಮಾಡುವುದು ಒಂದು ಕ್ಲಿಷ್ಟಕರವಾದ ಪ್ರಕ್ರಿಯೆ. ಉಗುರಿನ ಸೋರಿಯಾಸಿಸ್ ಲಕ್ಷಣಗಳು ಬಹುವಿಧವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು ಹಾಗು ಸಂಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುವ ಲಕ್ಷಣಗಳೆಂದರೆ ಉಗುರಿನ ಮೇಲೆ ಕಂಡುಬರುವ ಸಣ್ಣ ಗುಳಿಗಳು.
ಇವು ಸಾಮಾನ್ಯವಾಗಿ ಸೂಜಿಮೊನೆಯಿಂದ ಚುಚ್ಚಿದ ರೀತಿ ಕಂಡುಬರುತ್ತದೆ. ಇವು ಉಗುರಿ ಫಲಕಗಳ ಪರಾಕೆರಾಟೋಟಿಕ್ ಕೋಶಗಳ ಹಾನಿಯಿಂದಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತವೆ. ಇದರೊಂದಿಗೆ ಉಗುರು ಫಲಕಗಳ ಹಾನಿ ಹಾಗು ಗಾತ್ರದ ವೃದ್ಧಿ ಕಂಡುಬರುತ್ತದೆ. ಇದಲ್ಲದೆ, ಉಗುರಿನ ಕೆಳಗಿನ ಚರ್ಮ ದಪ್ಪಗಾಗುವಿಕೆ ಉಗುರು ಚರ್ಮದಿಂದ ಬೇರ್ಪಡುವಿಕೆಗೆ ಕಾರಣವಾಗಬಹುದು, ಇದನ್ನು ಒನಿಕೊಲಿಸಿಸ್ ಎಂದೂ ಕರೆಯುತ್ತಾರೆ. ಸಮಾನ್ಯವಾಗಿ ಇದು ಉಗುರಿನ ತುದಿಯಿಂದ ಉಗುರಿನ ಬುಡಕ್ಕೆ ಹರಡುತ್ತದೆ. ಈ ಬದಲಾವಣೆಗಳ ಜೊತೆಗೆ, ಉಗುರುಗಳು ಕಿತ್ತಳೆ ಅಥವಾ ಕಂದು ಮಿಶ್ರಿತ ಹಳದಿ ಬಣ್ಣದ ಹನಿಗಳಂತ ಲಕ್ಷಣಗಳು ಉಗುರು ಫಲಕದ ಕೆಳಗೆ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಇದನ್ನು “ಆಯಿಲ್ ಡ್ರಾಪ್” ವರ್ಣಕಾರಕವೆಂದು ಎಂದು ಕರೆಯಲ್ಪಡುತ್ತವೆ.
ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸ್/ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತ (Psoriatic arthritis)

ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸ್ ಅಥವಾ ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತವು ಸೋರಿಯಾಯಾಸಿಸ್ನಿಂದ ಬಳಲುತ್ತಿರುವ ಶೇಕಡಾ 30% ರಷ್ಟು ರೋಗಿಗಳಲ್ಲಿ ಕಂಡುಬರುವ ಸಿರೊನೆಗೇಟಿವ್ ಸಂಧಿವಾತವಾಗಿದೆ. ಇದು ಹೆಚ್ಚಾಗಿ ಚರ್ಮದ ಸೋರಿಯಾಸಿಸ್ನ ಲಕ್ಷಣಗಳು ಕಾಣಿಸಿಕೊಂಡ ಸುಮಾರು ೭ ರಿಂದ ೧೨ನೇ ವರ್ಷದಲ್ಲಿ ಹೆಚ್ಚಿಗೆ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಬಹಳ ಅಪರೂಪವಾಗಿ ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸ್ ಚರ್ಮದ ಸೋರಿಯಾಸಿಸ್ನ ಲಕ್ಷಣಗಳಿಲ್ಲದೆ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು ಅಥವಾ ಜೊತೆಗೂಡಿಯೂ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಇದು ಗಂಡು ಹಾಗು
ಹೆಣ್ಣೆಂಬ ಭೇದವಿಲ್ಲದೆ ಇಬ್ಬರಲ್ಲೂ ಸಮಾನವಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಸಂಧಿಗಳ ಉರಿಯೂತವು ಮುಖ್ಯವಾಗಿ ಲಿಂಫೋಸೈಟ್ಸ್ ಮತ್ತು ಸೈಟೊಕೈನೇಸ್ ಮುಂತಾದ ಟ್ಯೂಮರ್ ನೆಕ್ರೋಸಿಸ್ ಫ್ಯಾಕ್ಟರ್ (ಟಿಎನ್ಎಫ್) ಮುಂತಾದುವುಗಳಿಂದ ಪ್ರೇರಿತಗೊಂಡು ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರಿಟಿಸನ ರೋಗಕಾರಕ ಕ್ರಿಯೆಯಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತದೆ. ಉಗುರಿನ ಸೋರಿಯಾಸಿಸ್, ತಲೆಯ ಸೋರಿಯಾಸಿಸ್ ಮತ್ತು ಗುದಪ್ರದೇಶದ ಸೋರಿಯಾಸಿಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸ್ ಕಾಣಿಸಿಕೊಳ್ಳುವ ಸಾಧ್ಯತೆ ಹೆಚ್ಚಾಗಿರುತ್ತದೆ.
ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತದ ರೋಗಿಗಳಲ್ಲಿ ಹೆಚ್ಚಿನವರು ಉಗುರಿನ ಸೋರಿಯಾಸಿಸ್ನನ್ನ ಲಕ್ಷಣಗಳನ್ನು ಹೊಂದಿರುತ್ತಾರೆ . ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತದಲ್ಲಿ ದೇಹದ ಅಕ್ಷೀಯ ಅಸ್ಥಿಗಳು ಹಾಗು ಇತರೆ ಕೀಲುಗಳು ಬಾಧಿಸಲ್ಪಡುತ್ತವೆ. ಒಂದು ಶಾಸ್ತ್ರೀಯ ಲಕ್ಷಣವೆಂದರೆ ಡ್ಯಾಕ್ಟಿಲೈಟಿಸ್ನಿಂದಾಗಿ ಸಂಪೂರ್ಣ ಬೆರಳುಗಳ ಊತವು ‘ಸಾಸೇಜ್ ಡಿಜಿಟ್ ‘(sausage digit) ಎಂಬ ಲಕ್ಷಣಗಳ ಗೋಚರಿಸುವಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತದ ಲಕ್ಷಣಗಳು ವೈವಿಧ್ಯಮಯವಾಗಿದೆ ಹಾಗು ಮೋಲ್ ಮತ್ತು ರೈಟ್ ಅಭಿವೃದ್ಧಿಪಡಿಸಿದ ಮಾನದಂಡಗಳ ಆಧಾರದ ಮೇಲೆ 5 ಉಪವಿಭಾಗಗಳಾಗಿ ವರ್ಗೀಕರಿಸಲಾಗಿದೆ:
- ಕ್ಲಾಸಿಕ್ ಟೈಪ್ : ಈ ಪ್ರಕಾರದಲ್ಲಿ ಬೆರಳಿನ ತುದಿಯ ಕೀಲು ಸಂಧಿಗಳು ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರಿಟಿಸ್ನಿಂದ ಬಾಧಿಸಲ್ಪಡುತ್ತವೆ.
- ಅಸಿಮ್ಮೆಟ್ರಿಕ್ ಒಲಿಗೋ ಆರ್ಥರೈಟಿಕ್ ಟೈಪ್ : ಇದು ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತದ ಅತ್ಯಂತ ವಿಶಿಷ್ಟ ವಿಧವಾಗಿದ್ದು , ಇದರಲ್ಲಿ ದೊಡ್ಡ ಮತ್ತು ಸಣ್ಣ ಸಂಧಿಗಳು ಸಮಾನತೆಯಿಲ್ಲದೆ ತೊಂದರೆಗೊಳಗಾಗಬಹುದು.
- ಸಿಮೆಟ್ರಿಕ್ ಪಾಲಿಯರ್ಥ್ರೈಟಿಕ್ ಟೈಪ್ : ಇದು ಸಮಾನವಾಗಿ ದೊಡ್ಡ ಹಾಗು ಚಿಕ್ಕ ಸಂಧಿಗಳನ್ನು ಬಾಧಿಸಿ ಮೂಳೆಗಳ ಆಂಕೈಲೋಸಿಸ್ಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
- ಸ್ಪಾಂಡಿಲೈಟಿಕ್ ಟೈಪ್ : ಈ ರೋಗಿಗಳಲ್ಲಿ ಬಹುಪಾಲು ಸ್ಪಾಂಡಿಲೈಟಿಸ್ನಿಂದ ಬೆನ್ನು ನೋವು ಮತ್ತು ದೇಹದ ಸಣ್ಣ ಸಂದಿಗಳಲ್ಲಿ ಸಂಧಿವಾತವನ್ನು ಉಂಟುಮಾಡುತ್ತದೆ.
- ಆರ್ಥ್ರೈಟಿಸ್ ಮ್ಯುಟಿಲಾನ್ಸ್ : ಇದು ಕೈ, ಕಾಲಿನ ಬೆರಳುಗಳ ಮೂಳೆಗಳ ಅಸ್ಥಿ ಕೋಶಗಳ ಹಾನಿಯಿಂದ ಕಂಡುಬರುವ ಲಕ್ಷಣಗಳಿಗನುಗುಣವಾಗಿ ಇದನ್ನು ಹೆಸರಿಸಲಾಗಿದೆ.
ಸಿಮೆಟ್ರಿಕ್ ಪಾಲಿಯರ್ಥ್ರೈಟಿಕ್ ಪ್ರಕಾರವು ರುಮಟಾಯ್ಡ್ ಆರ್ಥ್ರಿಟಿಸ್ಗೆ (RA) ಗೆ ಹೋಲುತ್ತದೆ, ಆದರೆ ಈ ಎರಡನ್ನೂ ಆಗಾಗ್ಗೆ ಬೆರಳು ಕೀಲುಗಳ ಒಳಗೊಳ್ಳುವಿಕೆ ಮತ್ತು ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತದಲ್ಲಿ RAನ ಇತರೆ ಲಕ್ಷಣಗಳ (extraarticular features) ಅನುಪಸ್ಥಿತಿಯಿಂದ ಪ್ರತ್ಯೇಕಿಸಬಹುದು. ಅಂತೆಯೇ, ಸ್ಪಾಂಡಿಲಿಟಿಕ್ ಪ್ರಕಾರದ ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರಿಟಿಸನ್ನು ಆಂಕೈಲೋಸಿಂಗ್ ಸ್ಪಾಂಡಿಲೈಟಿಸ್ನ ರೋಗದ ತೀವ್ರತೆಯ ಆಧಾರದಲ್ಲಿ (ಕಡಿಮೆ ತೀವ್ರತೆ) ಮತ್ತು ರೋಗದ ಮುನ್ಸೂಚನೆಗಳಿಂದ ಅರಿಯಬಹುದು.
ಮೆಟಾಬಾಲಿಕ್ ಸಿಂಡ್ರೋಮ್ (metabolic symdrome)

ಸೋರಿಯಾಸಿಸ್ ಅಧಿಕ ರಕ್ತದೊತ್ತಡ, ಮಧುಮೇಹ, ಡಿಸ್ಲಿಪಿಡೆಮಿಯಾವನ್ನು ಉಂಟುಮಾಡುವ ಅಪಧಮನಿಕಾಠಿಣ್ಯ ಮತ್ತು ಮದ್ಯದ ಕಾರಣವಲ್ಲದ ಯಕೃತ್ ಕಾಯಿಲೆಯಂತಹ ದೇಹದ ಚಯಾಪಚಯಕ್ಕೆ ಸಂಬಂದಿಸಿದ ವಿವಿಧ ಕಾಯಿಲೆಗಳೊಂದಿಗೆ ಸಂಬಂಧ ಹೊಂದಿದೆ. ಇವೆರಡು ಕಾಯಿಲೆಗಳ ಸಂಬಂಧವು ಅವುಗಳ ಸಾಮಾನ್ಯ ತೊಂದರೆಗಳಿಂದ ಎಂದು ಬಾವಿಸಲಾಗಿದೆ. ಮೆಟಾಬಾಲಿಕ್ ಸಿಂಡ್ರೋಮ್ ಸಾಮಾನ್ಯವಾಗಿ ಸೋರಿಯಾಸಿಸ್ ಉಲ್ಬಣಗೊಂಡಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಕಾಣಬಹುದು.
ಮಾನಸಿಕ ಅಸ್ವಸ್ಥತೆ (Psychological problems)

ಸೋರಿಯಾಟಿಕ್ ರೋಗಿಗಳು ಖಿನ್ನತೆ ಮತ್ತು ಆತ್ಮಹತ್ಯಾ ಪ್ರವೃತ್ತಿಗೆ ಒಳಗಾಗುವ ಅಪಾಯವನ್ನು ಹೊಂದಿರುತ್ತಾರೆ. ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿ ಕೇವಲ ವಿವಿಧ ಸೈಟೊಕೈನ್ಗಳ ಪ್ರಭಾವ ಮಾತ್ರವಲ್ಲದೆ ರೋಗಿಯು ತನ್ನ ಸ್ವ-ಚಿತ್ರಣ ಮತ್ತು ಜೀವನದ ಗುಣಮಟ್ಟ ಕೂಡಾ ಗಾಢವಾದ ಪ್ರಭಾವವನ್ನು ಬೀರುತ್ತದೆ. ಇತರೆ ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಚಿಕ್ಕ ವಯಸ್ಸಿನ ತೀವ್ರ ತರದ ಸೋರಿಯಾಸಿಸ್ ಹೊಂದಿರುವ ರೋಗಿಗಳಲ್ಲಿ ಖಿನ್ನತೆ ಹಾಗು ಆತ್ಮಹತ್ಯೆಯ ಚಿಂತನೆಗಳು ಹೆಚ್ಚು ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಪ್ರತಿ ಸೋರಿಯಾಯಸಿಸ್ ರೋಗಿಗಳನ್ನು ಆರೋಗ್ಯ ಪ್ರಶ್ನಾವಳಿ -2 (PHQ-2) ನಂತಹ ಪರೀಕ್ಷಾ ಸಾಧನಗಳೊಂದಿಗೆ ಖಿನ್ನತೆಯ ಮಟ್ಟವನ್ನು ಪರೀಕ್ಷಿಸಿ ಸೂಕ್ತವಾದ ಚಿಕಿತ್ಸೆ ನೀಡುವ ಅಗತ್ಯವಿದೆ.
ರೋಗೋತ್ಪಾದನೆಯ ಕಾರಣ (causes for psoriasis)
ಆನುವಂಶಿಕ, ಪರಿಸರ ಮತ್ತು ರೋಗನಿರೋಧಕ ಅಂಶಗಳ ನಡುವಿನ ಸಂಕೀರ್ಣವಾದ ಪರಸ್ಪರ ಕ್ರಿಯೆಯು ಸೋರಿಯಾಸಿಸ್ನ ರೋಗದ ಉತ್ಪಾದನೆಗೆ ಕಾರಣವಾಗಿರುತ್ತದೆ.
ಆನುವಂಶಿಕ ಅಂಶಗಳು (genetics)

ವಿವಿಧ ಕುಟುಂಬ ಮತ್ತು ಜನಸಂಖ್ಯೆ ಆಧಾರಿತ ಅಧ್ಯಯನಗಳು ಸೋರಿಯಾಸಿಸ್ ಬೆಳವಣಿಗೆಗೆ ಆನುವಂಶಿಕ ಆಧಾರವನ್ನು ದೃಧಪಡಿಸುತ್ತವೆ. ಡಿಜೈಗೋಟಿಕ್ ಅವಳಿಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ಮೊನೊಜೈಗೋಟಿಕ್ ಅವಳಿಗಳಲ್ಲಿ ಸೋರಿಯಾಸಿಸ್ನ ಕಾಣಿಸಿಕೊಳ್ಳುವಿಕೆಯ ಸಂಭವನೀಯತೆಯನ್ನು ಗಮನಿಸಲಾಗಿದೆ, ಆದರೆ ಮೊನೊಜೈಗೋಟಿಕ್ ಅವಳಿಗಳಲ್ಲಿನ ಈ ಸಂಭವನೀಯತೆಯ ದರವು ಯಾವಾಗಲೂ ಖಚಿತವಲ್ಲ. ಇದರಿಂದ ನಮಗೆ ಕೇವಲ ಅನುವಂಶಿಕವಲ್ಲದೆ ಪ್ರಕೃತಿಯ ಅಂಶಗಳೂ ಸೋರಿಯಾಸಿಸ್ನ ಉತ್ಪಾದನೆಯಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರವಹಿಸುತ್ತವೆ ಎಂದು ತಿಳಿಯಬಹುದು. ಸೋರಿಯಾಸಿಸ್ಗೆ ಒಳಗಾಗುವ ವ್ಯಕ್ತಿಗಳಲ್ಲಿನ ಆನುವಂಶಿಕ ಮಾದರಿಯನ್ನು ಈ ಹಿಂದೆ ಆಟೋಸೋಮಲ್ ಪ್ರಾಬಲ್ಯದ ಮಾದರಿ ಎಂದು ಭಾವಿಸಲಾಗಿತ್ತು, ಆದರೆ ಈಗ ಇದು ಆನುವಂಶಿಕತೆಯ ಬಹು ಕಾರಣಗಳ ಮಾದರಿ ಎಂದು ಸಾಬೀತಾಗಿದೆ.
ಸೋರಿಯಾಸಿಸ್ನ ರೋಗಕಾರಕ ಕ್ರಿಯೆಯಲ್ಲಿ ತೊಡಗಿರುವ ವಿವಿಧ ಜೀನ್ಗಳನ್ನು ವಿವಿಧ ರೀತಿಯ ಅಧ್ಯಯನಗಳಾದ ಲಿಂಕೇಜ್ ಅನಾಲಿಸಿಸ್ ಮತ್ತು ಜಿನೊಮ್ ವೈಡ್ ಅಸೋಸಿಯೇಷನ್ ಸ್ಟಡೀಸ್ಗಳಿಂದ ಗುರುತಿಸಲಾಗಿದೆ. ಲಿಂಕೇಜ್ ಅನಾಲಿಸಿಸ್ ಅಧ್ಯಯನಗಳು ಕ್ರೋಮೋಸೋಮ್ 6p21.3 ನಲ್ಲಿನ ಪ್ರಮುಖ ಹಿಸ್ಟೊಕಾಂಪ್ಯಾಬಿಲಿಟಿ ಕಾಂಪ್ಲೆಕ್ಸ್ (MHC) ಪ್ರದೇಶದೊಳಗೆ “ಸೋರಿಯಾಸಿಸ್ ಸಸ್ಸೆಪ್ಟಿಬಿಲಿಟಿ 1” ಅಥವಾ PSORS1 ಎಂದು ಕರೆಯಲ್ಪಡುವ ಸೋರಿಯಾಸಿಸ್ನ ಪ್ರಮುಖ ನಿರ್ಣಾಯಕ ಸ್ಥಳವನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಕಾರಣವಾಯಿತು.
ಸೋರಿಯಾಸಿಸ್ ಸಂಬಂಧಿತ ವಿಶೇಷವಾದ ಅನುವಂಶಿಕ ಧಾತುವಿನ ಬಹುಪಾಲು ಎಮ್ಎಚ್ಸಿ ಪ್ರದೇಶದಿಂದ ಪ್ರತ್ಯೇಕಿಸಲ್ಪಟ್ಟಿದೆ. ಹ್ಯೂಮನ್ ಲ್ಯುಕೋಸೈಟ್ ಆಂಟಿಜೆನ್ ಸಿಡಬ್ಲ್ಯೂ * 0602 (Cw* 0602 (HLA-Cw* 0602)) ಅಂತಹ ಒಂದು ವಿಶೇಷವಾದ ಅನುವಂಶಿಕ ಧಾತುವಾಗಿದ್ದು, ಇದು ಟೈಪ್ 1 ಸೋರಿಯಾಸಿಸ್ (40 ವರ್ಷಗಳ ಮೊದಲು ಪ್ರಾರಂಭ) ದೊಂದಿಗೆ ವಿಶೇಷವಾದ ನಂಟನ್ನು ಹೊಂದಿದೆ ಮತ್ತು ಇದು ಗಟ್ಟೇಟ್ ಸೋರಿಯಾಸಿಸ್ ಇರುವ ಎಲ್ಲ ರೋಗಿಗಳಲ್ಲಿಯೂ ಕಂಡುಬರುತ್ತದೆ.
HLA-C ಸಹಜ ಮತ್ತು ಹೊಂದಾಣಿಕೆಯ ಪ್ರತಿರಕ್ಷಣಾ ಪ್ರತಿಕ್ರಿಯೆಗಳನ್ನು ನಿಯಂತ್ರಿಸುವ ಸಾಮರ್ಥ್ಯವನ್ನು ಹೊಂದಿದೆ ಆದರೆ ಈ HLA-C ಪ್ರಅಂಶವು ಸೋರಿಯಾಸಿಸ್ಗೆ ಹೇಗೆ ಕಾರಣವಾಗುತ್ತದೆ ಎಂಬುದರ ನಿಖರವಾದ ಕಾರ್ಯವಿಧಾನವನ್ನು ಇನ್ನೂ ಸ್ಪಷ್ಟವಾಗಿ ತಿಳಿದಿಲ್ಲ. ಸೋರಿಯಾಟಿಕ್ ರೋಗಿಗಳಲ್ಲಿ ಕಂಡುಬರುವ ಇತರ ಸಾಮಾನ್ಯ ಎಚ್ಎಲ್ಎ ವಿಶೇಷವಾದ ಅನುವಂಶಿಕ ಧಾತುಗಳೆಂದರೆ HLA B57, HLA B17, ಮತ್ತು HLA B47.
ಹಲವಾರು ಅನುವಂಶಿಕ ಸಂಬಂದಿ ಅಧ್ಯಯನಗಳು ಮತ್ತು ತ್ಸೊಯಿ ಎಟ್ ಅಲ್ ಮತ್ತು ಇತರರು ನಡೆಸಿದ ಅಂಕಿಅಂಶಗಳ ಅಧ್ಯಯನ ಇನ್ನಿತರ ಹಲವಾರು ಸೋರಿಯಾಸಿಸ್ಗೆ ಕಾರಣವಾಗುವ ವಂಶಾವಳಿಗಳನ್ನು ಗುರುತಿಸಿದೆ. ಪಿಎಸ್ಒಆರ್ಎಸ್ 2 ಎಂದು ಕರೆಯಲ್ಪಡುವ ಕ್ರೋಮೋಸೋಮ್ 17q25 ನ ಪ್ರಾಬಲ್ಯತೆಯಿಂದ ಆನುವಂಶಿಕವಾಗಿ ಸೋರಿಯಾಸಿಸ್ ಬರುವುದನ್ನು ಗುರುತಿಸಲಾಗಿದೆ.
ಸೋರಿಯಾಸಿಸ್ಗೆ ಕಾರಣವೆಂದು ಭಾವಿಸಲಾದ ಜೀನ್ಗಳಾದ ಎಲ್ಸಿಇ, ಕೆಎಲ್ಎಫ್ 4 ಮತ್ತು ಇಟಿಎಸ್ 1 ಚರ್ಮಕ್ಕೆ ನಿರ್ದಿಷ್ಟವೆಂದು ಕಂಡುಬಂದಿದೆ. ಇದು ಚರ್ಮದ ತಡೆ ರಚನೆಯಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರ ವಹಿಸುತ್ತದೆ. ಇದಲ್ಲದೆ ಇನ್ನಿತರ ಪ್ರಮುಖ ಜೀನ್ಗಳು ಸಹಜವಾದ ಪ್ರತಿರಕ್ಷೆಯ NF-kB ವರ್ಗಕ್ಕೆ ಸೇರಿವೆ ಹಾಗು ಇದರ ಸಕ್ರಿಯಗೊಳ್ಳುವಿಕೆ ಮತ್ತು ನಿಯಂತ್ರಣವು TNF ಮತ್ತು IL-17 ಎಂಬ ಮಾರ್ಗವು ನಿಯಂತ್ರಿಸುತ್ತದೆ.
ಇದರಿಂದಾಗಿ ಇದು ದೀರ್ಘಕಾಲದ ಉರಿಯೂತದ ಪ್ರಕ್ರಿಯೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ. IL-23 / IL-17 ಮಾರ್ಗಕ್ಕೆ ಸೇರಿದ ಜೀನ್ಗಳು ಕೂಡಾ ಸೋರಿಯಾಸಿಸ್ನ ರೋಗಕಾರಕ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಸಹ ಪ್ರಮುಖ ಪಾತ್ರವನ್ನು ವಹಿಸುತ್ತವೆ. ಇದಲ್ಲದೆ ಇನ್ನು ಕೆಲವು ವಂಶಾವಳಿಗಳು ಈ ರೋಗಿಗಳಲ್ಲಿ ಕ್ರೋನ್ಸ್ ಕಾಯಿಲೆಯಂತಹ ಇತರ ರೋಗನಿರೋಧಕ ವೈಪರಿತ್ಯದಿಂದುಂಟಾಗುವ ಕಾಯಿಲೆಗಳಿಗೆ ಕಾರಣವಾಗಬಲ್ಲುದು.
ಸೋರಿಯಾಸಿಸ್ನ ಪ್ರಚೋದಿಸುವ ಪರಿಸರದ ಅಂಶಗಳು (psoriasis triggers)

ಔಷಧಗಳು, ಸೋಂಕುಗಳು, ಒತ್ತಡ, ಅಲ್ಟ್ರಾ ವಾಯ್ಲೆಟ್ ಕಿರಣಗಳು , ಧೂಮಪಾನ, ಮದ್ಯ, ಆಹಾರ ಮತ್ತು ಬೊಜ್ಜು ಮುಂತಾದವು ಸೋರಿಯಾಸಿಸ್ನನ್ನು ಪ್ರಚೋದಿಸುವಲ್ಲಿ ಅಥವಾ ಹೆಚ್ಚಿಸುವಲ್ಲಿ ಪ್ರಮುಖ ಪಾತ್ರವಹಿಸುತ್ತವೆ. ಇವುಗಳಲ್ಲಿ ಹೆಚ್ಚಿನವುಗಳನ್ನು ಬದಲಾಯಿಸಬಲ್ಲ ಅಪಾಯಕಾರಿ ಅಂಶಗಳಾಗಿವೆ. ಔಷಧಿಗಳಾದ ಲಿಥಿಯಂ, ಬೀಟಾ ಬ್ಲಾಕರ್ಗಳು, ಇಮಿಕ್ವಿಮೋಡ್, ಇಂಟರ್ಫೆರಾನ್ಗಳು ಮತ್ತು ಟಿಎನ್ಎಫ್ ವಿರೋಧಿ ಪ್ರತಿಕಾಯಗಳಂತವು ರೋಗದಹೆಚ್ಚುವಿಕೆಗೆ ಕಾರಣವಾಗಬಲ್ಲದು.
ಜನನಾಂಗದ ನರೋಲಿಯ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಲಾಗುವ ಟೋಲ್ ತರಹದ ರಿಸೆಪ್ಟರ್ 7/8 ಅಗೊನಿಸ್ಟ್ ಇಮಿಕ್ವಿಮೋಡ್ ಎಂಬ ಔಷಧಿಯ ಬಗ್ಗೆ ಹೆಚ್ಚು ವ್ಯಾಪಕವಾಗಿ ಅಧ್ಯಯನ ಮಾಡಲಾಗಿದೆ, ಇದು ಇಂಟರ್ಫೆರಾನ್ ಸಿಗ್ನಲಿಂಗ್ ಮಾರ್ಗವನ್ನು ಸಕ್ರಿಯಗೊಳಿಸುವ ಮೂಲಕ ಸೋರಿಯಾಸಿಸ್ನ ಪ್ರಚೋದಕವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತದೆ. ಹ್ಯೂಮನ್ ಇಮ್ಯುನೊ ಡಿಫಿಷಿಯನ್ಸಿ ವೈರಸ್ ಮತ್ತು ಸ್ಟ್ರೆಪ್ಟೋಕೊಕಸ್ ಸಾಮಾನ್ಯವಾಗಿ ಸೋರಿಯಾಸಿಸ್ನೊಂದಿಗೆ ಕಂಡುಬರುವಂತ ಸೋಂಕುಗಳು .
ಸೋರಿಯಾಸಿಸ್ಗೆ ಬೊಜ್ಜು ಮತ್ತೊಂದು ಪ್ರಮುಖ ಅಪಾಯಕಾರಿ ಅಂಶವಾಗಿದೆ. ಹೆಚ್ಚಿನ ಅಧ್ಯಯನಗಳು ಈ ಸಂಬಂಧವನ್ನು ಅಡಿಪೋಸೈಟ್ಗಳು ಮತ್ತು ಉರಿಯೂತದ ಪ್ರಕಾರದ ಮ್ಯಾಕ್ರೋಫೇಜ್ಗಳ ನಡುವಿನ ಸಂಬಂಧದಿಂದಾಗಿ ಉಂಟಾಗುವುದೆಂದು ಹೇಳಲಾಗಿದೆ. ಬೊಜ್ಜು ಸೋರಿಯಾಸಿಸ್ ನಿರ್ವಹಣೆಯಲ್ಲಿ ಬಳಸುವ ವಿವಿಧ ಔಷಧಿಗಳ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಅವುಗಳ ಕ್ರಿಯಾಕರ್ಮಗಳಲ್ಲಿ ಹಸ್ತಕ್ಷೇಪ ಮಾಡುವ ಮೂಲಕ ಪರಿಣಾಮ ಬೀರುತ್ತದೆ. ಚರ್ಮಕ್ಕೆ ಉಂಟಾಗುವ ಗಾಯಗಳು ಗಾಯಗೊಂಡ ಸ್ಥಳದಲ್ಲಿ ಸೋರಿಯಾಸಿಸ್ನ ಉತ್ಪತ್ತಿಗೆ ಕಾರಣವಾಗಬಲ್ಲುದು ಮತ್ತು ಈ ವಿದ್ಯಮಾನವನ್ನು “ಕೋಬ್ನರ್ ವಿದ್ಯಮಾನ”(koebner phenomenon) ಎಂದು ಕರೆಯಲಾಗಿದೆ.
ರೋಗನಿರೋಧಕ ವ್ಯವಸ್ಥೆಯ ಅಂಶಗಳು (Immune components)

ಸೋರಿಯಾಸಿಸ್ನ ರೋಗಕಾರಕ ಕ್ರಿಯೆಯಲ್ಲಿ ಸಹಜ ಮತ್ತು ಹೊಂದಾಣಿಕೆಯ ರೋಗನಿರೋಧಕ ಪ್ರತಿಕ್ರಿಯೆಗಳು ಒಳಗೊಂಡಿರುತ್ತವೆ. ಪರಿಸರದ ಪ್ರಚೋದಕಗಳು ಅನುವಂಶಿಕವಾಗಿ ಅನುಕೂಲವುಳ್ಳ ವ್ಯಕಿಗಳಲ್ಲಿ ರೋಗನಿರೋಧಕ ವ್ಯವಸ್ಥೆಯ ಕಾರ್ಯವನ್ನು ಹಾಳುಗೆಡವಿಕೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತವೆ. ಟಿ – ಸೆಲ್ಸ್ ಈ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಒಳಗೊಂಡಿರುವ ನಿರ್ಣಾಯಕ ಕೋಶಗಳಾಗಿವೆ, ಇವು ಲ್ಯಾಂಗರ್ಹ್ಯಾನ್ಸ್ ಕೋಶಗಳಲ್ಲಿರುವ ಪ್ರತಿಜನಕ ವಸ್ತುಗಳಿಂದ ಸಕ್ರಿಯಗೊಳ್ಳುತ್ತವೆ.
ಇದರ ಜೊತೆಯಲ್ಲಿ, ಈ ಪ್ರತಿಜನಕ ಕೋಶಗಳಿಂದ ಸ್ರವಿಸುವ ಐಎಲ್ -12, 23 ನಂತಹ ಸೈಟೋಕಿನ್ಗಳು ಟಿ ಕೋಶಗಳನ್ನು Th 1 ಮತ್ತು Th 17 ಕೋಶಗಳಾಗಿ ಪ್ರತ್ಯೇಕವಾಗಲು ಕಾರಣವಾಗುತ್ತವೆ. ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳ ಚರ್ಮದಲ್ಲಿ ಸಂಭವಿಸುವ ರೋಗಕಾರಕ ಬದಲಾವಣೆಗಳಲ್ಲಿ ಭಾಗಿಯಾಗಿರುವ ಐಎಫ್ಎನ್-ಗಾಮಾ ಮತ್ತು ಐಎಲ್ -17 ನಂತಹ ವಿವಿಧ ಸೈಟೊಕಿನ್ಗಳನ್ನು ಉತ್ಪಾದಿಸಲು ಈ ಸಕ್ರಿಯ ಟಿ – ಸೆಲ್ಸ್ ಮತ್ತಷ್ಟು ಪ್ರಚೋದಿಸಲಾಗುತ್ತದೆ.
ಸೋರಿಯಾಸಿಸ್ನ ಕಾರ್ಯವಿಧಾನ (Psoriasis mechanism)
ಪರಿಸರ ಮತ್ತು ಆನುವಂಶಿಕ ಅಂಶಗಳು ಒಟ್ಟಿಗೆ ಸೇರಿಕೊಂಡು ಅನಿಯಂತ್ರಿತ ಪ್ರತಿರಕ್ಷಣಾ ಪ್ರತಿಕ್ರಿಯೆಯು ಚರ್ಮದಲ್ಲಿ ಉರಿಯೂತದ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಪ್ರಚೋದಿಸುತ್ತದೆ. ಕೆರಟಿನೊಸೈಟ್ಗಳು (ಕೆಸಿ) ಈ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ಪರಿಣಾಮ ಬೀರುವ ಪ್ರಮುಖ ಚರ್ಮದ ಕೋಶಗಳಾಗಿವೆ. ಸಾಮಾನ್ಯವಾಗಿ ಆರೋಗ್ಯಕರ ಚರ್ಮದಲ್ಲಿ, ಅಭಿವೃದ್ಧಿಯ ವಿವಿಧ ಹಂತಗಳನ್ನು ದಾಟಿ ನಾಲ್ಕು ವಾರಗಳಲ್ಲಿ ಚರ್ಮವು ಉದುರುವ ಹೊರಗಿನ ಎಪಿಡರ್ಮಲ್ ಪದರದಲ್ಲಿ ಕೆರಟಿನೊಸೈಟ್ಗಳು ಕಂಡುಬರುತ್ತದೆ.
ಸೋರಿಯಾಟಿಕ್ ರೋಗಿಗಳಲ್ಲಿ ಚರ್ಮ ಕೋಶಗಳ ಅನಿಯಂತ್ರಿತ ಮತ್ತು ಕ್ಷಿಪ್ರ ವಾದ ಬೆಳವಣಿಗೆ ಕೆಲ ದಿನಗಳಲ್ಲೇ ಚರ್ಮದ ಉದುರುವಿಕೆಗೆ ಕಾರಣವಾಗುತ್ತದೆ ವಹಿವಾಟಿಗೆ ಒಳಗಾಗುತ್ತವೆ. ಕೆರಟಿನೊಸೈಟ್ಗಳ ಅತಿಯಾದ ಮತ್ತು ಅನಿಯಮಿತ ಉತ್ಪಾದನೆ ಚರ್ಮದ ದಪ್ಪಗೊಳ್ಳುವಿಕೆಗೆ (ಅಕಾಂಥೋಸಿಸ್) ಕಾರಣವಾಗುತ್ತವೆ. ಎಪಿಡರ್ಮಿಸ್ನ ಗ್ರಾನುಲಾರ್ ಪದರಗಳೊಂದಿಗೆ ಕೆರಟಿನೊಸೈಟ್ಗಳ ಹಾನಿಗೊಳಗಾಗುವಿಕೆಯು ಕಾರ್ನಿಫೈಡ್ ಪದರದಲ್ಲಿ ತಮ್ಮ ನ್ಯೂಕ್ಲಿಯಸ್ಗಳನ್ನು ಉಳಿಸಿಕೊಳ್ಳುವುದರಿಂದ ಚರ್ಮದಲ್ಲಿ ಚಕ್ಕೆಗಳ (ಪ್ಯಾರಾಕೆರಾಟೋಸಿಸ್) ಉತ್ಪತ್ತಿಗೆ ಕಾರಣವಾಗುತ್ತದೆ.
ಸೋರಿಯಾಸಿಸ್ ಗುರುತಿಸುವುದು ಹೇಗೆ? (Diagnosis of Psoriasis)
ಸೋರಿಯಾಸಿಸ್ನ ರೋಗನಿರ್ಣಯವು ಪ್ರಾಥಮಿಕವಾಗಿ ಅದರ ವಿಶಿಷ್ಟವಾದ ಗುಣ ಲಕ್ಷಣಗಳಾದ ನಿರ್ದಿಷ್ಟ ಅಂಚುಗಳುಳ್ಳ, ತುರಿಕೆಯಿಂದ ಕೂಡಿದ, ಎರಿಥೆಮಾಟಸ್ ಕೋಶಗಳ ಚಕ್ಕೆಗಳೊಂದಿಗೆ, ಬೆಳ್ಳಿ ಬಣ್ಣದ ವಿವಿಧ ಗಾತ್ರದ ಕಲೆಗಳು ಕಂಡುಬರುತ್ತದೆ (ಪ್ಲೇಕ್-ಟೈಪ್ ಸೋರಿಯಾಸಿಸ್). ಇದಲ್ಲದೆ ಇತರೆ ಸೋರಿಯಾಸಿಸ್ನ ವಿಧಗಳಲ್ಲಿ ಸೋರಿಯಾಸಿಸ್ನ ಲಕ್ಷಣಗಳು ಕಡಿಮೆ ತೀವ್ರತೆಯೊಂದಿಗೆ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು. ಇಲ್ಲಿ ಉಗುರುಗಳ ಒಳಗೊಳ್ಳುವಿಕೆ ಮತ್ತು ಸಂಧಿಗಳ ಒಳಗೊಳ್ಳುವಿಕೆಯು ಒಟ್ಟಾಗಿ ಅಥವಾ ಬೇರೆ ಬೇರೆಯಾಗಿ ಕಾಣಿಸಿಕೊಳ್ಳಬಹುದು.

ಸೋರಿಯಾಸಿಸ್ಗೆ ಚರ್ಮದ ಬಯಾಪ್ಸಿ (skin biopsy for psoriasis):
ರೋಗನಿರ್ಣಯದ ಖಚಿತತೆಗೆ ಹಾಗು ಇತರೆ ಚರ್ಮರೋಗಗಳಿಂದ ಬೇರ್ಪಡಿಸಲು ಲಕ್ಷಣಗಳಲ್ಲಿ ಸಂದೇಹವಿದ್ದಾಗ ಚರ್ಮದ ಕಲೆಗಳ ಬಯಾಪ್ಸಿ ಅಥವಾ ಚರ್ಮವನ್ನು ಕೆರೆದು ಕೋಶಗಳ ಪರಿಶೀಲನೆ ಅಗತ್ಯವಾಗಬಹುದು. ಚರ್ಮದ ಕೋಶಗಳ ಪರೀಕ್ಷೆಯು ಚರ್ಮದ ಎಪಿಡರ್ಮಲ್ ಪದರದ ದಪ್ಪಗಾಗುವಿಕೆ ಅಥವಾ ಅಕಾಂಥೋಸಿಸ್ನ ಲಕ್ಷಣಗಳನ್ನು ತೋರಿಸಬಹುದು, ಇದು ಸೋರಿಯಾಸಿಸ್ನ ವಿಶಿಷ್ಟ ಲಕ್ಷಣವಾಗಿದೆ.
ಇತರ ಲಕ್ಷಣಗಳಾದ ಪ್ಯಾರಕೆರಾಟೋಸಿಸ್, ಎಪಿಡರ್ಮಿಸ್ನ ಸ್ಟ್ರಾಟಮ್ ಗ್ರ್ಯಾನುಲೋಸಮ್ ಎಂಬ ಪದರದ ಹಾನಿ, ಕೊಗೊಜ್ ಸ್ಪಂಜಿಯೋಟಿಕ್ ಪಸ್ಟಲ್ಗಳು ಮತ್ತು ಮುನ್ರೋ ಮೈಕ್ರೋಅಬ್ಸೆಸೆಸ್ ಕಂಡುಬರುತ್ತವೆ. ಇದಲ್ಲದೆ, ಹೆಚ್ಚಿನ ಸಂಖ್ಯೆಯ ಸಕ್ರಿಯ ಉರಿಯೂತದ ಟಿ – ಸೆಲ್ಸ್ನ್ನು ಕಾಣಬಹುದು, ಅದರಲ್ಲಿ ಸಿಡಿ 8 + ಟಿ ಕೋಶಗಳು ಎಪಿಡರ್ಮಲ್ ಪದರದಲ್ಲಿ ಪ್ರಧಾನವಾಗಿ ಮತ್ತು ಸಿಡಿ 4 + ಟಿ ಸೆಲ್ಸ್ ಚರ್ಮದ ದಡರ್ಮಲ್ ಪದರದಲ್ಲಿ ಕಾಣಿಸಿಕೊಳ್ಳುತ್ತದೆ. ಚರ್ಮದ ಬಯಾಪ್ಸಿಯು ಯಾವುದೇ ಶಂಕಿತ ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕನ್ನು ಸೋರಿಯಾಸಿಸ್ನಿಂದ ಪ್ರತ್ಯೇಕಿಸಲು ಸಹಕಾರಿಯಾಗಿದೆ. ಉಗುರು ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿ, ಉಗುರಿನ ಬಯಾಪ್ಸಿಯು ಉಗುರಿನ ಶಿಲೀಂಧ್ರ ಸೋಂಕು ಮತ್ತು ಉಗುರಿನ ಸೋರಿಯಾಸಿಸ್ನನ್ನು ಪ್ರತ್ಯೇಕಿಸಲು ಸಹಾಯಮಾಡುತ್ತದೆ.
ಸೋರಿಯಾಸಿಸ್ಗೆ ರಕ್ತ ಪರೀಕ್ಷೆ (blood tests for psoriasis)

ರಕ್ತ ಪರೀಕ್ಷೆಗಳಾದ ರುಮ್ಯಾಟಿಕ್ ಅಂಶಗಳ ಪತ್ತೆ ಮತ್ತು ಯೂರಿಕ್ ಆಸಿಡ್ ಪರೀಕ್ಷೆಗಳು ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸನ್ನು ಕ್ರಮವಾಗಿ ರುಮಟಾಯ್ಡ್ ಆರ್ಥ್ರೈಟಿಸ್ ಮತ್ತು ಗೌಟಿ ಆರ್ಥ್ರೈಟಿಸ್ನಿಂದ ಪ್ರತ್ಯೇಕಿಸಲು ಸಹಾಯ ಮಾಡುತ್ತದೆ. ಆದರೆ ಯೂರಿಯಿಕ್ ಆಮ್ಲದ ಮಟ್ಟವು ಕೆಲವೊಮ್ಮೆ ಪಸ್ಟುಲರ್ ರೀತಿಯ ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿಯೂ ಹೆಚ್ಚಿಸಬಹುದು. ಕೆಲವೊಮ್ಮೆ ಕೀಲುಗಳ ರೇಡಿಯೋಗ್ರಾಫ್ಗಳ ಸಹಾಯದಿಂದ ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸನ್ನು ಇತರೆ ಸಂಧಿನೋವಿನಿಂದ ಬೇರ್ಪಡಿಸಲು ಸಹಾಯವಾಗುತ್ತವೆ.
ಸೋರಿಯಾಸಿಸ್ ರೋಗನಿರ್ಣಯ ಮಾಡಿದ ನಂತರ, ಸೂಕ್ತ ಚಿಕಿತ್ಸೆಯನ್ನು ನಿರ್ಧರಿಸಲು ರೋಗದ ತೀವ್ರತೆಯನ್ನು ಅಳೆಯುವುದು ಬಹು ಮುಖ್ಯವಾಗುತ್ತದೆ. ಸಾಮಾನ್ಯವಾಗಿ ದೇಹದ ಮೇಲ್ಮೈ ವಿಸ್ತೀರ್ಣದ ಶೇಕಡಾ 10 ಕ್ಕಿಂತ ಹೆಚ್ಚು ಭಾಗಗಳನ್ನು ಆವರಿಸಿದರೆ, ಮುಖ, ಕೈಗಳು, ಪಾದಗಳು, ಜನನಾಂಗಗಳಂತಹ ಪ್ರದೇಶಗಳಲ್ಲಿ ಕಾಣಿಸಿಕೊಂಡರೆ ಮತ್ತು ಜೀವನದ ಗುಣಮಟ್ಟದ ಮೇಲೆ ಪರಿಣಾಮ ಬೀರುತಿದ್ದರೆ ಇಂತಹ ಸೋರಿಯಾಸಿಸ್ ಅನ್ನು ತೀವ್ರತರನಾದ ಸೋರಿಯಾಸಿಸೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಸೋರಿಯಾಸಿಸ್ನ ತೀವ್ರತೆಯನ್ನು ಡರ್ಮಟಾಲಜಿ ಲೈಫ್ ಕ್ವಾಲಿಟಿ ಇಂಡೆಕ್ಸ್ (DLQI) ಸ್ಕೋರ್ ಅಥವಾ ಸೋರಿಯಾಸಿಸ್ ಏರಿಯಾ ಸೆವೆರಿಟಿ ಇಂಡೆಕ್ಸ್ (PASI) ನಂತಹ ಮಾಪಕಗಳ ಸಹಾಯದಿಂದ ಶ್ರೇಣೀಕರಿಸಬಹುದು. PASI ಯು (0 ರಿಂದ 72 ರವರೆಗೆ) ಸಾಮಾನ್ಯವಾಗಿ ಸೋರಿಯಾಸಿಸ್ನ ತೀವ್ರತೆಯನ್ನು ಅಳೆಯಲು ಬಳಸುವ ವಿಧಾನವಾಗಿದೆ. PASI ಬಳಕೆಯು ಚಿಕಿತ್ಸೆಯ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ಅರಿಯಲು ಸಹ ಸಹಕಾರಿಯಾಗಿದೆ. ಚರ್ಮದ ಕೆಂಪು ಬಣ್ಣ, ಚರ್ಮದ ಉದುರುವಿಕೆಯ ಪ್ರಮಾಣ, ಪದರದ ದಪ್ಪ ಮತ್ತು ಚರ್ಮದ ಮೇಲ್ಮೈ ವಿಸ್ತೀರ್ಣವನ್ನು ಒಳಗೊಂಡಿರುವ ನಾಲ್ಕು ಅಂಶಗಳ ಆಧಾರದ ಮೇಲೆ PASI ಅನ್ನು ನಿರ್ಣಯಿಸುತ್ತದೆ.
ಸೋರಿಯಾಸಿಸ್ ರೋಗವನ್ನು ಇತರೆ ಇದನ್ನೇ ಹೋಲುವ ರೋಗಗಳಿಂದ ಪ್ರತ್ಯೇಕಿಸುವುದು ಹೇಗೆ?
ಸಾಮಾನ್ಯ ಚರ್ಮರೋಗಳಾದ ಡಿಸ್ಕೋಯಿಡ್ ಎಸ್ಜಿಮಾ, ಲೈಕೆನ್ ಪ್ಲಾನಸ್, ಅಟೊಪಿಕ್ ಮತ್ತು ಕಾಂಟ್ಯಾಕ್ಟ್ ಡರ್ಮಟೈಟಿಸ್, ಟಿನಿಯಾ ಕಾರ್ಪೋರಿಸ್ ಮತ್ತು ಪಿಟ್ರಿಯಾಸಿಸ್ ರೋಸಿಯಾಗಳು ಸೋರಿಯಾಸಿಸ್ನ ಗುಣ ಲಕ್ಷಣಗಳನ್ನು ಹೊಲಬಲ್ಲವು. ಈ ಚರ್ಮರೋಗಗಳಿಂದ ಸೋರಿಯಾಸಿನ್ನನ್ನು ಪ್ರತ್ಯೇಕಿಸುವುದು ಚಿಕಿತ್ಸೆಗಾಗಿ ಅತಿ ಅಗತ್ಯವಾಗಿದೆ. ಲೈಕೆನ್ ಪ್ಲಾನಸ್ ನೇರಳೆ ಬಣ್ಣದ ಕಲೆಗಳನ್ನು ಹೊಂದಿದ್ದು ಲೋಳೆಪೊರೆಯೂ ಸಹ ಒಳಗೊಂಡಿರುತ್ತದೆ.
ಗುಟ್ಟೇಟ್ ಸೋರಿಯಾಸಿಸ್ನ ಲಕ್ಷಣಗಳೊಂದಿಗೆ ಹೋಲುವ ಪಿಟ್ರಿಯಾಸಿಸ್ ರೋಸಿಯಾ ಗುಲಾಬಿ ಬಣ್ಣದ ಅಂಡಾಕಾರದ ಉಬ್ಬು ಅಥವಾ ಕಲೆಗಳನ್ನು ಹೊಂದಿರುತ್ತದೆ ಮತ್ತು; ಮುಖ ಹಾಗು ಕೈಕಾಲುಗಳಲ್ಲಿ ಕಂಡುಬರುವುದಿಲ್ಲ. ಚರ್ಮದ ಬಯಾಪ್ಸಿ ಪರೀಕ್ಷೆಯಿಂದ ಶಿಲೀಂಧ್ರಗಳ ಸೋಂಕನ್ನು ಸೋರಿಯಾಸಿಸ್ನಿಂದ ಪ್ರತ್ಯೇಕಿಸಬಹುದು. ಕೆಲವೊಮ್ಮೆ ಸಿಫಿಲಿಸ್ಗೆ ಸಂಬಂದಿಸಿದ ಇತರೆ ದದ್ದುಗಳು ಸೋರಿಯಾಸಿಸ್ನೊಂದಿಗೆ ಹೊಲಬಹುದಾದರೂ ಇಲ್ಲಿ ದದ್ದುಗಳು ಸಾಮಾನ್ಯವಾಗಿ ತಾಮ್ರ ಬಣ್ಣದಿಂದ ಕೂಡಿದ್ದು ಅಂಗೈ ಮತ್ತು ಅಂಗಾಲುಗಳು ಹೆಚ್ಚಾಗಿ ಬಾಧಿಸಲ್ಪಡುತ್ತದೆ.
ಉಗುರು ಮಾದರಿಗಳನ್ನು ಪರೀಕ್ಷಿಸುವ ಮೂಲಕ ಉಗುರು ಸೋರಿಯಾಸಿಸ್ ಅನ್ನು ಸೋರಿಯಾಯಾಸಿಸ್ನೆ ಹೋಲುವ ಶಿಲೀಂಧ್ರ ಉಗುರು ಸೋಂಕುಗಳಿಂದ ಬೇರ್ಪಡಿಸಬಹುದು. ರುಮಟಾಯ್ಡ್ ಸಂಧಿವಾತ ಮತ್ತು ಗೌಟಿ ಸಂಧಿವಾತವು ಸೋರಿಯಾಟಿಕ್ ಸಂಧಿವಾತದ ಪ್ರಮುಖ ಭೇದಾತ್ಮಕ ರೋಗನಿರ್ಣಯಗಳಾಗಿವೆ, ಇವೆರಡನ್ನೂ ಪ್ರಯೋಗಾಲಯದ ಅಂಶಗಳು ಮತ್ತು ರೇಡಿಯಾಗ್ರಫಿಯನ್ನು ಆಧರಿಸಿ ಪ್ರತ್ಯೇಕಿಸಬಹುದು.
ಸೋರಿಯಾಸಿಸ್ಗೆ ಚಿಕಿತ್ಸೆ (Psoriasis Treatment)
ಸೋರಿಯಾಸಿಸ್ ಯಾವುದೇ ನಿಶ್ಚಿತ ಚಿಕಿತ್ಸೆ ಇಲ್ಲದ ಕಾಯಿಲೆಯಾಗಿದೆ ಮತ್ತು ಲಭ್ಯವಿರುವ ಎಲ್ಲಾ ಚಿಕಿತ್ಸಾ ಕ್ರಮಗಳು ರೋಗದ ಚಟುವಟಿಕೆಯನ್ನು ಕಡಿಮೆ ಮಾಡುವ ಗುರಿಯನ್ನು ಹೊಂದಿವೆ. ಚಿಕಿತ್ಸೆಯ ಪ್ರಾರಂಭದ ಮೊದಲು, ರೋಗದ ತೀವ್ರತೆಯನ್ನು PASI ಬಳಸಿ ನಿರ್ಣಯಿಸಲಾಗುತ್ತದೆ ಹಾಗು ಇದನ್ನು ಸೌಮ್ಯ, ಮಧ್ಯಮ ಮತ್ತು ತೀವ್ರವೆನ್ನುವ ಮೂರು ಗುಂಪುಗಳಾಗಿ ವರ್ಗೀಕರಿಸಲಾಗಿದೆ. ಎಲ್ಲಾ ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಚರ್ಮದ ಶುಷ್ಕತೆ ಮತ್ತು ತುರಿಕೆ ನಿವಾರಣೆಗೆ ತ್ವಚೆಯನ್ನು ಮೃದುಕರಿಸುವ ಔಷಧಿಗಳ ಹಚ್ಚುವಿಕೆಯು ತುಂಬಾ ಅಗತ್ಯ. ಸೋರಿಯಾಸಿಸ್ನ ಪ್ರಚೋದಿಸುವ ಯಾವುದೇ ಪರಿಸರೀಯ ಅಂಶಗಳಿಗೆ ಅವುಗಳಿಗನುಗುಣವಾಗಿ ಚಿಕಿತ್ಸೆ ನೀಡಬೇಕು.
ಚರ್ಮಕ್ಕೆ ಹಚ್ಚುವ ಔಷಧಿಗಳು

ಚರ್ಮಕ್ಕೆ ಹಚ್ಚುವ ಔಷಧಿಗಳು ಸೌಮ್ಯದಿಂದ ಮತ್ತು ಮಧ್ಯಮ ಸೋರಿಯಾಸಿಸ್ನ ಚಿಕಿತ್ಸೆಯಲ್ಲಿನ ಉಪಯೋಗಿಸುವ ಮೊದಲ ಔಷಧಿಗಳಾಗಿವೆ. ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ಗಳು ಮತ್ತು ವಿಟಮಿನ್ ಡಿ ಗೆ ಸಂಬಂಧಿಸಿದ ಔಷಧಿಗಳನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಚರ್ಮಕ್ಕೆ ಹಚ್ಚಲು ಬಳಸಲಾಗುತ್ತದೆ, ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ಗಳೆಂಬ ಹಚ್ಚುಮದ್ದುಗಳು ಉರಿಯೂತದ ನಿರೋಧಕವಾಗಿ ಕಾರ್ಯನಿರ್ವಹಿಸುವಹಿಸುತ್ತವೆ ಇವು ಸೌಮ್ಯ ಮತ್ತು ಮಧ್ಯಮ ತೀವ್ರತೆಯುಳ್ಳ ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿ ಬಹಳ ಪರಿಣಾಮಕಾರಿ ಕೆಲಸಮಾಡುತ್ತವೆ ಮತ್ತು ಒಗ್ಗಿಕೊಳ್ಳುತ್ತದೆ. ಇವುಗಳನ್ನು ಸ್ಯಾಲಿಸಿಲಿಕ್ ಆಮ್ಲದಂತಹ ಚರ್ಮಕೋಶಗಳ ನಾಶಕಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಸಹ ನೀಡಬಹುದು. ಇತರೆ ಹಚ್ಚುವಿಕೆಯ ಔಷಧಿಗಳಾದ ವಿಟಮಿನ್ ಡಿ ಯು ಟಿ ಕೋಶಗಳ ಚಟುವಟಿಕೆಯನ್ನು ತಡೆಯುತ್ತದೆ ಮತ್ತು ಕೆರಟಿನೊಸೈಟ್ಗಳ ಹೆಚ್ಚುವಿಕೆಯನ್ನು ತಡೆಯುತ್ತದೆ.
ಇವು ಪರಿಣಾಮಕಾರಿತ್ವದಲ್ಲಿ ಕಾರ್ಟಿಕೊ ಸ್ಟೀರಾಯ್ಡ್ಗಳಿಗಿಂತ ಕಮ್ಮಿಯಿಲ್ಲದೆ ದೀರ್ಘಕಾಲೀನ ಬಳಕೆಗಾಗಿ ಕಾರ್ಟಿಕೊಸ್ಟೆರಾಯ್ಡ್ಗಳಿಗೆ ಹೋಲಿಸಿದರೆ ತುಲನಾತ್ಮಕವಾಗಿ ಹೆಚ್ಚು ಸುರಕ್ಷಿತವೆಂದು ಪರಿಗಣಿಸಲಾಗುತ್ತದೆ. ಇವುಗಳಲ್ಲಿ ಕಂಡುಬರುವ ಸಾಮಾನ್ಯ ಅಡ್ಡಪರಿಣಾಮವೆಂದರೆ ಚರ್ಮದ ಕೆರಳುವಿಕೆ ಮತ್ತು ಕೆಲವೊಮ್ಮೆ ದೇಹದಲ್ಲಿ ಕ್ಯಾಲ್ಸಿಯಂನ ಹೆಚ್ಚುವಿಕೆಯು ಕಂಡುಬರಬಹುದು. ವಿಟಮಿನ್ ಡಿ ಯ ಹಚ್ಚುಔಷಧಗಳು ಬೆಟಾಮೆಥಾಸೊನ್ ನಂತಹ ಸ್ಟೀರಾಯ್ಡ್ಗಳ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ನೀಡಿದಾಗ ದೇಹಕ್ಕೆ ಉತ್ತಮವಾಗಿ ಒಗ್ಗಿಕೊಳ್ಳುವುದಲ್ಲದೆ ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿಯಾಗಿ ಕಂಡುಬರುತ್ತದೆ.
ಇತರೆ ಚಿಕಿತ್ಸೆಗಳು
ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿ ಬಳಸುವ ಇತರೆ ಚಿಕಿತ್ಸೆಗಳನ್ನು ಮಧ್ಯಮ ಅಥವಾ ತೀವ್ರತರನಾದ ಸೋರಿಯಾಯಾಸಿಸ್ನಿಂದ ಬಳಲುತ್ತಿರುವರಲ್ಲಿ ಮತ್ತು ಬಾಹ್ಯ ಔಷದಗಳ ಲೇಪನದ ಚಿಕಿತ್ಸೆಗೆ ಸ್ಪಂದಿಸದ ಸೌಮ್ಯ ವಿಧದ ರೋಗದಲ್ಲಿ ಸೂಚಿಸಲಾಗುತ್ತದೆ.
ಸೋರಿಯಾಸಿಸ್ಗೆ ಫೋಟೊಥೆರಪಿ

ಫೋಟೊಥೆರಪಿ ಅಥವಾ ಲೈಟ್ ಥೆರಪಿ ಎಂದು ಕರೆಯಲ್ಪಡುವ ನೇರಳಾತೀತ ಬೆಳಕನ್ನು (UV) ಸೋರಿಯಾಸಿಸ್ ನಿರ್ವಹಣೆಯಲ್ಲಿ ಬಳಸಲಾಗುವ ಸಾಮಾನ್ಯ ವ್ಯವಸ್ಥಿತ ಚಿಕಿತ್ಸೆಗಳಲ್ಲಿ ಒಂದಾಗಿದೆ. ಯುವಿಎ ಮತ್ತು ಯುವಿಬಿ ಎಂಬ ಎರಡೂ ರೀತಿಯ ಬೆಳಕನ್ನು ಸೋರಿಯಾಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸಬಹುದು, ಅದರಲ್ಲಿ ಕಿರಿದಾದ UVB (NB-UVB) ಬ್ಯಾಂಡ್ ಅನ್ನು ಪ್ರಥಮ ಚಿಕಿತ್ಸೆಯಾಗಿ ಬಳಸಲಾಗುತ್ತದೆ.
NB-UVB ಡಿಎನ್ಎಯನ್ನು ಹಾನಿಗೊಳಿಸಿ ಸೋರಿಯಾಸಿಸ್ನಲ್ಲಿ ಕಂಡುಬರುವ ಕ್ಷಿಪ್ರ ಚರ್ಮ ಕೋಶಗಳ ವೃದ್ಧಿ ದರವನ್ನು ಗುರಿಯಾಗಿಸಿಕೊಂಡು ಅನಿಯಮಿತ ಚರ್ಮ ಕೋಶಗಳ ವೃದ್ಧಿಯನ್ನು ತಡೆಯುತ್ತದೆ. ಈ ಚಿಕಿತ್ಸೆಯು ಹೆಚ್ಚಾಗಿ ದೇಹಕ್ಕೆ ಒಗ್ಗಿಕೊಂಡು ಕೆಲವೊಮ್ಮೆ ಚರ್ಮ ಕೆಂಪಾಗುವಿಕೆ, ತುರಿಕೆ ಮುಂತಾದ ಅಡ್ಡಪರಿಣಾಮಗಳು ಕಂಡುಬರಬಹುದು. UVB ಚಿಕಿತ್ಸೆಯ ಏಕೈಕ ಮಿತಿಯೆಂದರೆ ಫೋಟೊಥೆರಪಿ ಕೇಂದ್ರಗಳ ಸೀಮಿತ ಲಭ್ಯತೆ.
PUVA ಥೆರಪಿಯು ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸಲಾಗುವ ಮತ್ತೊಂದು ರೀತಿಯ ಫೋಟೊಥೆರಪಿ, ಇದರಲ್ಲಿ UVA ಯೊಂದಿಗೆ ಫೋಟೊಥೆರಪಿಗೆ ಮುಂಚಿತವಾಗಿ ರೋಗಿಯು ಸೋರಲೇನ್ ಎಂಬ ಫೋಟೊಸೆನ್ಸಿಟೈಸರನ್ನು ಸೇವಿಸಲು ತಿಳಿಸಲಾಗುತ್ತದೆ. UV ಬೆಳಕಿಗೆ ಒಡ್ಡಿಕೊಂಡಾಗ ಸೋರಲೇನ್ ಸಕ್ರಿಯಗೊಂಡು ರೋಗನಿರೋಧಕ ಕಾರ್ಯವಿಧಾನಗಳನ್ನು ನಿಗ್ರಹಿಸಿ ಸೋರಿಯಾಯಸಿಸ್ನನ್ನು ನಿಯಂತ್ರಿಸುತ್ತದೆ.
UVB ಚಿಕಿತ್ಸೆಗೆ ಹೋಲಿಸಿದರೆ PUVA ಚಿಕಿತ್ಸೆಯು ಹೆಚ್ಚು ಪರಿಣಾಮಕಾರಿಯಾಗಿದ್ದರೂ, ದೀರ್ಘಕಾಲದ ಚಿಕಿತ್ಸೆಯ ನಂತರ ಸ್ಕ್ವಾಮಸ್ ಸೆಲ್ ಕಾರ್ಸಿನೋಮಾದ ಸಂಬಾವನೆಯು ಹೆಚ್ಚುವುದರಿಂದ ಇದರ ಬಳಕೆಯ ಒಂದು ಪ್ರಮುಖ ಮಿತಿಯಾಗಿದೆ. PUVA ಮತ್ತು UVB ಚಿಕಿತ್ಸೆಗಳನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಇತರ ಬಾಹ್ಯ ಔಷಧಿಗಳು ಅಥವಾ ದೇಹಕ್ಕೆ ನೀಡುವ ಔಷದಗಳ ಸಂಯೋಜನೆಯಲ್ಲಿ ನೀಡಲಾಗುತ್ತದೆ.
ಅಸಿಟ್ರೆಟಿನ್ ಎಂಬ ಕೃತ್ರಿಮ ರೆಟಿನಾಯ್ಡ್ ಮಧ್ಯಮದಿಂದ ತೀವ್ರವಾದ ಸೋರಿಯಾಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಬಳಸುವ ಮತ್ತೊಂದು ಔಷಧಿಯಾಗಿದೆ. ಇದನ್ನು ಯಾವಾಗಲೂ ಇತರ ಚಿಕಿತ್ಸೆಯ ಸಂಯೋಜನೆಯೊಂದಿಗೆ ಬಳಸಲಾಗುತ್ತದೆ ಆದರೆ ಎಂದಿಗೂ ಕೇವಲ ಇದೊಂದನ್ನೇ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಉಪಯೋಗಿಸುವುದಿಲ್ಲ. ಚರ್ಮದ ಶುಷ್ಕತೆ ಮತ್ತು ಜೀರ್ಣಾಂಗದ ಕಾರ್ಯಗಳ ವೈಪರೀತ್ಯವು ಈ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿ ಕಂಡುಬರುವ ಅಡ್ಡಪರಿಣಾಮಗಳಾಗಿವೆ. ಈ ಔಷಧಿಗಳ ಸೇವನೆಯು ಗರ್ಭದ ವಿಕೃತಿಗೆ ಕಾರಣವಾಗುವುದರಿಂದ ಗರ್ಭಧರಿಸುವ ಮಹಿಳೆಯರಲ್ಲಿ ಇದರ ಸೇವನೆಯನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ನಿಷೇದಿಸಲಾಗಿದೆ.
ಸೋರಿಯಾಸಿಸ್ಗೆ ಮೆಥೊಟ್ರೆಕ್ಸೇಟ್ (methotrexate)

ಮೆಥೊಟ್ರೆಕ್ಸೇಟ್ ಮತ್ತು ಸೈಕ್ಲೋಸ್ಪೊರಿನ್ ಎಂಬ ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯನ್ನು ಕುಂದಿಸುವ ಔಷಧಿಗಳನ್ನು ಸಾಮಾನ್ಯವಾಗಿ ಸೋರಿಯಾಯಸಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಉಪಯೋಗಿಸುತ್ತಾರೆ. ಇವು ಸಾಮಾನ್ಯವಾಗಿ ಅಸ್ಥಿ ಮಜ್ಜೆಯ ಹಾನಿ, ಯಕೃತ್ತಿನ ಹಾನಿ (ಮೆಥೊಟ್ರೆಕ್ಸೇಟ್) ಮತ್ತು ಮೂತ್ರಪಿಂಡದ ಹಾನಿ (ಸೈಕ್ಲೋಸ್ಪೊರಿನ್) ಯಂತಹ ಅಡ್ಡಪರಿಣಾಮಗಳನ್ನು ತೋರಬಹುದು. ಮೆಥೊಟ್ರೆಕ್ಸೇಟ್ ಒಂದು ಫೋಲೇಟ್ ವಿರೋಧಿ ಔಷಧಿಯಾಗಿದ್ದು ಇದರ ಕ್ರಿಯೆಯು ಅದರ ರೋಗನಿರೋಧಕ ಶಮನಕಾರಿ ಗುಣಗಳ ಮೂಲಕ ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ.
ಈ ಔಷಧದ ಪ್ರಮುಖ ತೊಂದರೆಯೆಂದರೆ ಅದರ ಹೆಪಟೊಟಾಕ್ಸಿಸಿಟಿ ಅಥವಾ ಯಕೃತ್ತಿನ ಹಾನಿ. ಸೈಕ್ಲೋಸ್ಪೊರಿನ್ ಒಂದು ಕ್ಯಾಲ್ಸಿನೂರಿನ್ ಪ್ರತಿರೋಧಕವಾಗಿದ್ದು, ಇದು ನಿರ್ದಿಷ್ಟವಾಗಿ ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸನ್ನು ರೋಗಿಗಳಲ್ಲಿ ಉತ್ತಮ ಪರಿಣಾಮಕಾರಿತ್ವವನ್ನು ತೋರಿಸಿದೆ. ಇದರ ಪ್ರಮುಖ ಅಡ್ಡಪರಿಣಾಮಗಳಲ್ಲಿ ಮೂತ್ರಪಿಂಡಗಳ ಹಾನಿ ಮತ್ತು ಎಲೆಕ್ಟ್ರೋಲೈಟ್ಗಳ ಅಸಮತೋಲನವು ಒಳಗೊಂಡಿವೆ. ಈ ಎರಡೂ ಔಷದಗಳ ಸೇವನೆಯನ್ನು ಗರ್ಭಿಣಿ ಮಹಿಳೆಯರಲ್ಲಿ ನಿಷೇದಿಸಲಾಗಿದೆ.
ಹೊಸ ಜೈವಿಕ ಔಷದಗಳು (biologicals)
ಸಾಂಪ್ರದಾಯಿಕ ಚಿಕಿತ್ಸೆಗಳಿಗೆ ಸ್ಪಂದಿಸದ ಸೋರಿಯಾಯಸಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಉಪಯೋಗಿಸಲು ಹೊಸ ಜೈವಿಕ ಔಷಧಗಳ ಬಳಕೆಯು ಇತ್ತೀಚೆಗೆ ಹೆಚ್ಚುತ್ತಿದೆ. ಇವು ಈ ಹಿಂದೆ ಹೇಳಿರುವ ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯನ್ನು ಕುಂದಿಸುವ ಔಷಧಿಗಳ ಬದಲಾಗಿ ಜೈವಿಕ ಔಷಧಿಗಳು ರೋಗನಿರೋಧಕ ವ್ಯವಸ್ಥೆಯ ನಿರ್ದಿಷ್ಟ ಅಂಶಗಳನ್ನು ಗುರಿಯಾಗಿರಿಸಿಕೊಂಡು ಕಾರ್ಯನಿರ್ವಹಿಸುತ್ತವೆ. ಆದಾಗ್ಯೂ, ಈ ಎಲ್ಲಾ ಔಷಧಿಗಳ ಪ್ರಮುಖ ಮಿತಿಯೆಂದರೆ ದೇಹದಲ್ಲಿ ಸೋಂಕಿನ ಅಪಾಯದ ಹೆಚ್ಚುವಿಕೆ.
ಸೋರಿಯಾಸಿಸ್ ಚಿಕಿತ್ಸೆಗೆ ಅನುಮೋದನೆ ಪಡೆದ ಮೊದಲ ಜೈವಿಕ ಔಷಧಿಗಳು ಟಿ-ಸೆಲ್ ವಿರೋಧಿ ಔಷಧಿಗಳು – ಅಲೆಫೇಸ್ಪ್ಟ್ ಮತ್ತು ಎಫಾಲಿಜುಮಾಬ್. ಅಲೆಫೇಸ್ಪ್ಟ್ ಟಿ ಕೋಶಗಳ ಮೇಲೆ ಸಿಡಿ 2 ಅನ್ನು ಜೊತೆಗೂಡುವುದರ ಮೂಲಕ ಮತ್ತು ನಂತರ ಕೋಶಗಳನ್ನು ನಾಶಮಾಡುತ್ತವೆ ಈ ಪ್ರಕ್ರಿಯೆಯನ್ನು ಸೆಲ್ಯುಲಾರ್ ಅಪೊಪ್ಟೋಸಿಸ್ ಎಂದು ಕರೆಯುತ್ತಾರೆ. ಕ್ರುಗರ್ ಮತ್ತು ಇತರರು ನಡೆಸಿದ ಅಧ್ಯಯನವು, ಅಲೆಸ್ಫೇಸ್ಟ್ನ ಉಪಯೋಗವು ಸುಮಾರು 40% ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳಲ್ಲಿ ಸಕಾರಾತ್ಮಕ ಫಲಿತಾಂಶಗಳನ್ನು ನೀಡಿದೆಯೆಂದು ತಿಳಿಸಿದೆ ಹಾಗು PASI ಮಾಪನದಲ್ಲಿ ಶೇಕಡಾ 75ರಷ್ಟು ಕಡಿತವನ್ನು ಸಾಧಿಸಿ ಸೋರಿಯಾಯಸಿಸ್ನ ತೀವ್ರತೆಯನ್ನು ಕಡಿಮೆಗೊಳಿಸಿದೆಯೆಂದು ಹೇಳಲಾಗಿದೆ.
ಎಫಾಲಿಜುಮಾಬ್ ಟಿ ಸೆಲ್ ವಲಸೆಯ ಪ್ರಕ್ರಿಯೆಯನ್ನು ತಡೆಯುವ ಮೂಲಕ ಸೋರಿಯಾಯಸಿಸ್ನನ್ನು ನಿಯಂತ್ರಿಸುತ್ತದೆ. ಈಗ ಈ ಔಷಧಿಯನ್ನು ಇದರ ಅಡ್ಡಪರಿಣಾಮಗಳಾದ ಪ್ರೋಗ್ರೆಸಿವ್ ಮಲ್ಟಿಫೋಕಲ್ ಲ್ಯುಕೋಎನ್ಸೆಫಾಲೋಪತಿಯ ಕಾರಣಗಳಿಂದ ಔಷಧಿಯ ಉಪಯೋಗವನ್ನು ನಿರ್ಬಂಧಿಸಲಾಗಿದೆ.
ಮತ್ತೊಂದು ಗುಂಪಿನ ಜೈವಿಕ ಔಷಧಿಗಳು ಸೈಟೊಕಿನ್ ಟಿಎನ್ಎಫ್ ಅನ್ನು ಗುರಿಯಾಗಿಸುವ ಆಂಟಿಸೈಟೊಕಿನ್ ಔಷಧಿಗಳಾಗಿವೆ, ಇದು ಸೋರಿಯಾಸಿಸ್ನ ರೋಗಕಾರಕ ಪ್ರಕ್ರಿಯೆಯಲ್ಲಿ ನಿರ್ಣಾಯಕ ಪಾತ್ರ ವಹಿಸುತ್ತದೆ. ಅಡಲಿಮುಮಾಬ್ ಮತ್ತು ಇನ್ ಫ್ಲಿಕ್ಸಿಮಾಬ್ ನಂತಹ ಟಿಎನ್ಎಫ್ ವಿರೋಧಿ ಪ್ರತಿಕಾಯಗಳು ಈ ವರ್ಗದಲ್ಲಿ ಸಾಮಾನ್ಯವಾಗಿ ಬಳಸುವ ಔಷಧಿಗಳಾಗಿದ್ದು, ರೋಗಿಗಳ PASI ಯಲ್ಲಿ ಸುಮಾರು 75% ನಷ್ಟು ಸುಧಾರಣೆಯನ್ನು ತೋರಿರುವ ಅಧ್ಯಯನಗಳು ಇವೆ.
ಏಟನರ್ಸೆಪ್ಟ್ ಎಂಬ ಔಷಧಿಯು ಒಂದು ಟಿ ಏನ್ ಎಫ್ ರಿಸೆಪ್ಟರನ್ನು ಬಂಧಿಸುವ ಪ್ರೊಟೀನ್ ಆಗಿದ್ದು ಸೋರಿಯಾಯಸಿಸನ್ನು ನಿಯಂತ್ರಿಸುವಲ್ಲಿ ಮತ್ತು PASI ಮಾಪನದಲ್ಲಿ ಉತ್ತಮ ಪರಿಣಾಮವನ್ನು ತೋರಿದೆ. ಇತರ ಟಿಎನ್ಎಫ್ ವಿರೋಧಿ ಔಷಧಿಗಳು ಸೆರ್ಟೋಲಿಜುಮಾಬ್ ಮತ್ತು ಗೋಲಿಮುಮಾಬ್ ಎಂಬ ಔಷಧಿಗಳನ್ನು ಸೋರಿಯಾಟಿಕ್ ಆರ್ಥ್ರೈಟಿಸ್ ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಉಪಯೋಗಿಸುತ್ತಾರೆ.
ಈ ಔಷಧಿಗಳ ಉಪಯೋಗದಿಂದ ಸೋಂಕಿನ ಅಪಾಯದ ಜೊತೆಗೆ, ಮೆಲನೋಮವಲ್ಲದ ಚರ್ಮದ ಕ್ಯಾನ್ಸರ್ ಹೆಚ್ಚಾಗುವ ಅಪಾಯವೂ ಈ ಟಿಎನ್ಎಫ್ ವಿರೋಧಿ ಔಷಧಿಗಳು ಉಂಟುಮಾಡಬಲ್ಲವು.
ಇತ್ತೀಚೆಗೆ ಅಂಗೀಕರಿಸಲ್ಪಟ್ಟ ಮತ್ತೊಂದು ಜೈವಿಕ ಔಷಧ ಉಸ್ಟೆಕಿನುಮಾಬ್, ಇದು ಪಿ 40 ಉಪಘಟಕದ ಐಎಲ್ -23 / 12 ಎರಡನ್ನೂ ಗುರಿಯಾಗಿಸಿಕೊಂಡು ಟಿ ಸಹಾಯಕ ಕೋಶಗಳ ಸಂವಹನವನ್ನು ತಡೆಯುತ್ತದೆ. ಮೂರು ಹೊಸ ಜೈವಿಕ ಔಷಧಗಳಾದ ಬ್ರೊಡಲುಮಾಬ್, ಇಕ್ಸೆಕಿಜುಮಾಬ್ ಮತ್ತು ಸೆಕುಕಿನುಮಾಬ್; ಸೈಟೊಕಿನ್ ಐಎಲ್ -17 ಅನ್ನು ಗುರಿಯಾಗಿಟ್ಟುಕೊಂಡು ಕೆಲಸ ಮಾಡುತ್ತವೆ. ಆದರೆ ಇವು ಇನ್ನೂ ಪ್ರಯೋಗಗಳ ಹಂತದಲ್ಲಿರುವುದರಿಂದ ಇದುವರೆಗೂ ಲಭ್ಯವಿರುವ ದತ್ತಾಂಶಗಳು ಸಕಾರಾತ್ಮಕ ಫಲಿತಾಂಶಗಳನ್ನು ತೋರಿಸಿದೆ.
ಈ ಔಷಧಿಗಳು ಪರಿಣಾಮಕಾರಿ ಎಂದು ಸಾಬೀತಾದರೂ ಇವುಗಳ ಔಷಧಗಳ ವಿರೋಧಿ ಪ್ರತಿಕಾಯಗಳ ಬೆಳವಣಿಗೆಯಿಂದಾಗಿ ರೋಗಕ್ಕೆ ಸ್ಪಂದಿಸುವಿಕೆಯು ಕಡಿಮೆಯಾಗುತ್ತವೆ ಇದಲ್ಲದೆ ಹೆಚ್ಚುವ ಸೋಂಕಿನ ಅಪಾಯದಂತಹ ಕೆಲವು ಅಡ್ಡಪರಿಣಾಮಗಳು ಈ ಔಷಧಗಳ ಒಂದು ಪ್ರಮುಖ ಮಿತಿಯಾಗಿದೆ.
ಹೊಸ ಚಿಕ್ಕ ಅಣುಗಳ ಔಷಧಿಗಳು (Novel small molecule drugs)
ಜೈವಿಕ ಔಷಧಿಗಳ ಮಿತಿಗಳನ್ನು ನಿವಾರಿಸಲು ಮತ್ತು ಜೈವಿಕ ಔಷಧಿಗಳಿಂದ ಉಂಟಾಗುವ ಆರ್ಥಿಕ ಹೊರೆ ಕಡಿಮೆ ಮಾಡಲು ಹೊಸ ಚಿಕಿತ್ಸಾ ಔಷಧಗಳಾದ ಅತಿ ಕಡಿಮೆ ಭಾರದ ಅಣುಗಳ ಪ್ರಯೋಗವನ್ನು ಇತ್ತೀಚಿಗೆ ಹೆಚ್ಚು ಪರಿಗಣಿಸಲಾಗುತ್ತಿದೆ. ಈ ವರ್ಗದಲ್ಲಿ ಹೆಚ್ಚು ತಿಳಿದಿರುವ ಔಷಧವೆಂದರೆ ಟೋಫಾಸಿಟಿನಿಬ್, ಇದು ಜಾನಸ್ ಕೈನೇಸ್ ಪ್ರತಿರೋಧಕವಾಗಿದೆ. ಆದರೆ ಈ ಔಷಧಿಗಳು ಇನ್ನೂ ಪರೀಕ್ಷಾ ಹಂತದಲ್ಲಿರುವ ಕಾರಣದಿಂದ ಇವುಗಳನ್ನು ಇನ್ನೂ ಸೋರಿಯಾಸಿಸ್ ಚಿಕಿತ್ಸೆಗೆ ಉಪಯೋಗಿಸಲು ಅನುಮತಿ ನೀಡಿಲ್ಲ.
ಕೊನೆಯ ಅನಿಸಿಕೆಗಳು
ಸೋರಿಯಾಸಿಸ್ನ ರೋಗಕಾರಣಗಳ ಬಗ್ಗೆ ಇತ್ತೀಚಿನ ನಡೆದಿರುವ ಸಂಶೋಧನೆಗಳು ಹೊಸ ವಿಧದ ಚಿಕಿತ್ಸಾ ತಂತ್ರಗಳ ಅಭಿವೃದ್ಧಿಗೆ ಕಾರಣವಾಗಿದೆ, ಅವುಗಳಲ್ಲಿ ಹೆಚ್ಚಿನವು ಸಕಾರಾತ್ಮಕ ಪರಿಣಾಮಕಾರಿಯಾದ ಫಲಿತಾಂಶಗಳನ್ನು ತೋರಿಸಿವೆ. ಆದರೆ ಸೋರಿಯಾಸಿಸ್ ಇನ್ನೂ ಸಂಪೂರ್ಣವಾಗಿ ಗುಣಪಡಿಸಲಾಗದ ಕಾಯಿಲೆಯಾಗಿ ಉಳಿದಿದೆ ಮತ್ತು ಉತ್ತಮ ಸುರಕ್ಷಿತ ಔಷಧಿಗಳು ಹಾಗು ಇನ್ನೂ ಹೆಚ್ಚು ಖಚಿತವಾದ ಚಿಕಿತ್ಸಾ ತಂತ್ರಗಳನ್ನು ಅನ್ವೇಷಿಸುವ ಅವಶ್ಯಕತೆಯಿದೆ.
ಇಂತಹ ಕ್ಲಿಷ್ಟಕರವಾದ ಪರಿಸ್ಥಿತಿಯಲ್ಲಿ ಸೋರಿಯಾಸಿಸ್ ರೋಗಿಗಳು ಯಾವುದೇ ಅಡ್ಡ ಪರಿಣಾಮಗಳಿಲ್ಲದ ಅಥವಾ ಹಾನಿಕಾರಕವಲ್ಲದ ಚಿಕಿತ್ಸಾ ಪದ್ದತಿಗಳಾದ ಆಯುರ್ವೇದದಂತಹ ಸಹಜ ಚಿಕಿತ್ಸಾ ಪದ್ದತಿಯತ್ತ ಮುಖ ಮಾಡುತ್ತಾರೆ.
ಆಯುರ್ವೇದವು ಪುರಾತನ ಭಾರತವು ಪ್ರಪಂಚಕ್ಕೆ ಆರೋಗ್ಯಕ್ಕೆ ನೀಡಿರುವ ಒಂದು ಅತ್ಯುತ್ತಮವಾದ ಕೊಡುಗೆಯಾಗಿದೆ. ಇಂದು ಆಯುರ್ವೇದವು ಹಿಂದೆಂದಿಗಿಂತಲೂ ಹೆಚ್ಚು ಪಸಿದ್ಧಿಯನ್ನು ಹೊಂದಿದ್ದು ಕೆಲವೊಂದು ದೀರ್ಘ ಕಾಲದ ಸಂಪೂರ್ಣ ಚಿಕಿತ್ಸೆಯಿಲ್ಲದ ನವೀನ ರೋಗಗಳಿಗೆ ಅತ್ಯತ್ತಮವಾದ ಪರಿಹಾರವನ್ನು ನೀಡಬಲ್ಲದು.
ನಿಸರ್ಗದತ್ತವಾದ ಔಷಧಿಗಳು, ಜೀವನ ಶೈಲಿಯ ಬದಲಾವಣೆ, ಆಹಾರದ ಸಮತೋಲನೆ ಮುಂತಾದವುಗಳಿಂದ ರೋಗಗಳನ್ನು ಪರಿಹರಿಸಿ ಉತ್ತಮವಾದ ಆರೋಗ್ಯದೆಡೆಗೆ ನಮ್ಮನ್ನು ಮುನ್ನಡೆಸಬಲ್ಲವು. ಸೋರಿಯಾಸಿಸ್ನಂತಹ ರೋಗಗಳ ನಿರ್ಮೂಲನೆಗೆ ಆಯುರ್ವೇದವು ಒಂದು ಅತ್ಯಮೂಲ್ಯವಾದ ಚಿಕಿತ್ಸಾ ವಿಧಾನವಾಗಿದೆ.
ಹೆಚ್ಚಿನ ಮಾಹಿತಿ ಹಾಗು ಭೇಟಿಗಾಗಿ ಕರೆ ಮಾಡಿ. +91 9945850945
Reference
1. Parisi, R., Symmons, D., Griffiths, C., u0026amp; Ashcroft, D. (2013). Global Epidemiology of Psoriasis: A Systematic Review of Incidence and Prevalence. Journal Of Investigative Dermatology, 133(2), 377-385. doi: 10.1038/jid.2012.339.
2. Boehncke, W., u0026amp; Schön, M. (2015). Psoriasis. The Lancet, 386(9997), 983-994. doi: 10.1016/s0140-6736(14)61909-7.
3. Van DE Kerkhof. (1998). Correspondence. The Woronoff zone surrounding the psoriatic plaque. British Journal Of Dermatology, 139(1), 167-168. doi: 10.1046/j.1365-2133.1998.02347.x.
4. Martin, B. (1996). How Great Is the Risk of Further Psoriasis Following a Single Episode of Acute Guttate Psoriasis?. Archives Of Dermatology, 132(6), 717. doi: 10.1001/archderm.1996.03890300147032.
5. Gudjonsson JE, Elder JT. Psoriasis. Fitzpatrick’s Dermatology in General Medicine. New York: McGraw Hill; 2008. pp. 169–94.
6. Ayala F 2007. Clinical presentation of psoriasis. Reumatismo 59: 40–45.
7. Onoufriadis A, Simpson MA, Pink AE, Di Meglio P, Smith CH, Pullabhatla V, Knight J, Spain SL, Nestle FO, Burden AD, et al. 2011. Mutations in IL36RN/IL1F5 are associated with the severe episodic inflammatory skin disease known as generalized pustular psoriasis. Am J Hum Genet 89: 432–437.
8. Gülekon A. Psöriasis ve benzeri dermatozlar. In: Tüzün Y, Gürer MA, Serveroğlu S, Sungur O, Aksungur LA, editors. Dermatoloji. 3. baskı. İstanbul: Nobel Tıp; 2008. pp. 745–60.
9. Mease PJ, Armstrong AW. Managing patients with psoriatic disease: the diagnosis and pharmacologic treatment of psoriatic arthritis in patients with psoriasis. Drugs 2014;74(4):423-41.
10. Wilson FC, Icen M, Crowson CS, McEvoy MT, Gabriel SE, Kremers HM. Incidence and clinical predictors of psoriatic arthritis in patients with psoriasis: a population-based study. Arthritis Rheum 2009;61(2):233-9. Erratum in: Arthritis Rheum 2010;62(4):574.
11. Gisondi, P., Fostini, A., Fossà, I., Girolomoni, G., u0026amp; Targher, G. (2018). Psoriasis and the metabolic syndrome. Clinics In Dermatology, 36(1), 21-28. doi: 10.1016/j.clindermatol.2017.09.005.
12. Korman, A., Hill, D., Alikhan, A., u0026amp; Feldman, S. (2016). Impact and management of depression in psoriasis patients. Expert Opinion On Pharmacotherapy, 17(2), 147-152. doi: 10.1517/14656566.2016.1128894.
13. Elder, J., Bruce, A., Gudjonsson, J., Johnston, A., Stuart, P., u0026amp; Tejasvi, T. et al. (2010). Molecular Dissection of Psoriasis: Integrating Genetics and Biology. Journal Of Investigative Dermatology, 130(5), 1213-1226. doi: 10.1038/jid.2009.319.
14. Elder JT, Nair RP, Voorhees JJ. Epidemiology and genetics of psoriasis. J Invest Dermatol. 1994;102:24S–28S.
15. Tsoi LC, Spain SL, Knight J, Ellinghaus E, Stuart PE, Capon F, Ding J, Li Y, Tejasvi T, Gudjonsson JE, et al. 2012. Identification of 15 new psoriasis susceptibility loci highlights the role of innate immunity. Nat Genet 44: 1341–1348.
16. Di Cesare A, Di Meglio P, Nestle FO 2009. The IL-23/Th17 axis in the immunopathogenesis of psoriasis. J Invest Dermatol 129: 1339–1350.
17. Bhalerao J, Bowcock AM. The genetics of psoriasis: a complex disorder of the skin and immune system. Hum Mol Genet. 1998;7:1537–45.
18. Elston DM, Ferringer T, Ko C, Peckham S, High W, DiCaudo D. Dermatopathology. 2nd ed. Philadelphia, Pa: Elsevier Saunders; 2013.
19. Raychaudhuri, S., Maverakis, E., u0026amp; Raychaudhuri, S. (2014). Diagnosis and classification of psoriasis. Autoimmunity Reviews, 13(4-5), 490-495. doi: 10.1016/j.autrev.2014.01.008.
20. Schlager, J., Rosumeck, S., Werner, R., Jacobs, A., Schmitt, J., Schlager, C., u0026amp; Nast, A. (2016). Topical treatments for scalp psoriasis: summary of a Cochrane Systematic Review. British Journal Of Dermatology, 176(3), 604-614. doi: 10.1111/bjd.14811.
21. Menter A, Korman NJ, Elmets CA, Feldman SR, Gelfand JM, Gordon KB, et al. Guidelines of care for the management of psoriasis and psoriatic arthritis: Section 5. Guidelines of care for the treatment of psoriasis with phototherapy and photochemotherapy. J Am Acad Dermatol. 2010 Jan. 62(1):114-35.
22. Krueger GG, Papp KA, Stough DB, Loven KH, Gulliver WP, Ellis CN 2002. A randomized, double-blind, placebo-controlled phase III study evaluating efficacy and tolerability of 2 courses of alefacept in patients with chronic plaque psoriasis. J Am Acad Dermatol 47: 821–833.
23. Tan CS, Koralnik IJ 2010. Progressive multifocal leukoencephalopathy and other disorders caused by JC virus: Clinical features and pathogenesis. Lancet Neurol 9: 425–437.
24. Chaudhari U, Romano P, Mulcahy LD, Dooley LT, Baker DG, Gottlieb AB. Efficacy and safety of infliximab monotherapy for plaque-type psoriasis: a randomised trial. Lancet. 2001;357:1842–7. doi: 10.1016/S0140-6736(00)04954-0.
25. Menter A, Tyring SK, Gordon K, Kimball AB, Leonardi CL, Langley RG, Strober BE, Kaul M, Gu Y, Okun M, Papp K. Adalimumab therapy for moderate to severe psoriasis: A randomized, controlled phase III trial. J Am Acad Dermatol. 2008;58:106–15. doi: 10.1016/j.jaad.2007.09.010.
26. Tyring S, Gottlieb A, Papp K, Gordon K, Leonardi C, Wang A, Lalla D, Woolley M, Jahreis A, Zitnik R, et al. 2006. Etanercept and clinical outcomes, fatigue, and depression in psoriasis: Double-blind placebo-controlled randomized phase III trial. Lancet 367: 29–35.
27. Ports WC, Khan S, Lan S, Lamba M, Bolduc C, Bissonnette R, Papp K 2013. A randomized phase 2a efficacy and safety trial of the topical Janus kinase inhibitor tofacitinib in the treatment of chronic plaque psoriasis. Br J Dermatol 169: 137–145.



Comments are closed.